Plattenepithelkarzinom
Der zweithäufigste Hautkrebs
Das Plattenepithelkarzinom (PEK) der Haut ist die zweithäufigste Form von Hautkrebs, die durch ein abnormales, beschleunigtes Wachstum von Plattenepithelzellen gekennzeichnet ist. Werden sie frühzeitig erkannt, sind die meisten Plattenepithelkarzinome heilbar.
Ein Plattenepithelkarzinom der Haut ist auch als kutanes Plattenepithelkarzinom bekannt. Durch Hinzufügen des Wortes „kutan“, also „die Haut betreffend“, wird es als Hautkrebs identifiziert und von Plattenepithelkarzinomen unterschieden, die im Körper an Stellen wie Mund, Rachen oder Lunge auftreten können.
Was ist eine Plattenepithelzelle?
Als einer der drei Haupttypen von Zellen in der obersten Hautschicht (der Epidermis) sind Plattenepithelzellen flache Zellen, die sich nahe der Hautoberfläche befinden und sich ständig ablösen, während sich neue bilden.
Ein Plattenepithelkarzinom tritt auf, wenn durch DNA-Schäden durch Belastung mit ultravioletter Strahlung oder anderen schädlichen Mitteln abnormale Veränderungen in den Plattenepithelzellen ausgelöst werden.
Wie sieht ein Plattenepithelkarzinom aus?
Plattenepithelkarzinome können als schuppige rote Flecken, offene Wunden, raue, verdickte oder warzenartige Haut oder erhöhte Wucherungen mit einer zentralen Vertiefung auftreten. Manchmal können Plattenepithelkarzinome verkrusten, jucken oder bluten. Die Läsionen treten meistens in Bereichen des Körpers auf, die der Sonne ausgesetzt sind.
Plattenepithelkarzinome können auch in anderen Bereichen des Körpers auftreten, einschließlich der Genitalien.
Plattenepithelkarzinome sehen bei jedem anders aus.
Wie gefährlich sind Plattenepithelkarzinome?
Während die Mehrzahl der Plattenepithelkarzinome mühelos und erfolgreich behandelt werden kann, können diese Läsionen, wenn sie die Gelegenheit haben zu wachsen, entstellend, gefährlich und sogar tödlich werden. Unbehandelte Plattenepithelkarzinome können invasiv werden, in tiefere Hautschichten hineinwachsen und sich in andere Bereiche des Körpers ausbreiten.
Warnzeichen für das Plattenepithelkarzinom
Wenn er weiter fortgeschritten ist, kann dieser Hautkrebs gefährlich werden.
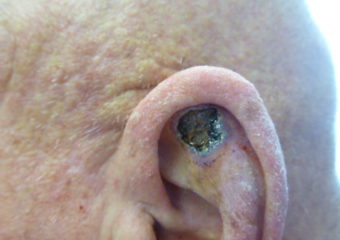
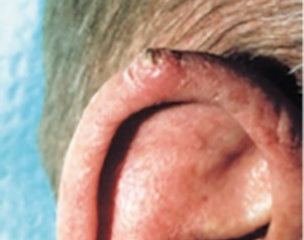
Plattenepithelkarzinome der Haut können sich überall am Körper entwickeln, treten jedoch am häufigsten an exponierten Stellen auf, die ultravioletter (UV) Strahlung ausgesetzt sind, wie Gesicht, Lippen, Ohren, Kopfhaut, Schultern, Nacken, Handrücken und Unterarme. Plattenepithelkarzinome können sich in Narben, Hautwunden und anderen Bereichen mit Hautverletzungen entwickeln. Die Haut um sie herum zeigt typischerweise Anzeichen von Sonnenschäden wie Faltenbildung, Pigmentveränderungen und Elastizitätsverlust.
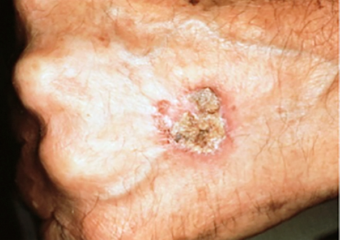
Plattenepithelkarzinome können als dicke, raue, schuppige Stellen auftreten, die verkrusten oder bluten können. Sie können auch Warzen oder offenen Wunden ähneln, die nicht vollständig heilen. Manchmal zeigen sich Plattenepithelkarzinome als Wucherungen mit erhobenen Rändern und einem tieferen Bereich in der Mitte, die bluten oder jucken können.
Bilder von Plattenepithelkarzinomen
Die nachstehenden Fotos zeigen Warnzeichen für Plattenepithelkarzinome, auf die Sie achten sollten:
Ein anhaltender, schuppiger roter Fleck mit unregelmäßigen Rändern, der manchmal verkrustet oder blutet.
Ein anhaltender, schuppiger roter Fleck mit unregelmäßigen Rändern, der manchmal verkrustet oder blutet.
Eine erhöhte Wucherung mit einer Vertiefung in der Mitte, die gelegentlich blutet. Sie kann schnell an Größe zunehmen.
Eine offene Wunde, die blutet oder verkrustet und wochenlang anhält.
Eine warzenartige Wucherung, die verkrustet und gelegentlich blutet.
Beachten Sie, dass Plattenepithelkarzinome auch anders aussehen können als in den obigen Beschreibungen. Wenn Sie etwas Ungewöhnliches bemerken – wie eine Wunde, die nicht heilt, oder eine neue Stelle – vereinbaren Sie einen Termin mit Ihrem Hautarzt.
Was Sie tun können
- Seien Sie stets aufmerksam: Achten Sie besonders auf zuvor behandelte Stellen, notieren Sie Änderungen und wenden Sie sich an Ihren Hautarzt. Wenn das Plattenepithelkarzinom zurückkehrt, empfiehlt Ihr Arzt möglicherweise eine andere Art der Behandlung, z. B. eine Mohs-Operation – eine hochwirksame Methode zur Vorbeugung und Behandlung von Rezidiven.
- Untersuchen Sie sich selbst von Kopf bis Fuß: Suchen Sie nach neuen oder sich verändernden Läsionen, die wachsen, bluten oder nicht heilen. Lernen Sie, wie Sie Ihre Haut untersuchen.
- Wenden Sie sich jährlich an Ihren Hautarzt, um eine professionelle Hautuntersuchung durchzuführen. Selbstuntersuchungen ersetzen keinen Besuch beim Facharzt, der in der Lage ist, abnormale Hautwucherungen zu erkennen und zu behandeln.
- Nachfolge-Untersuchungen: Wenn Sie bereits ein Basalzellkarzinom oder Plattenepithelkarzinom oder eine Krebsvorstufe wie aktinische Keratose hatten, suchen Sie unbedingt in den empfohlenen Abständen Ihren Arzt auf.
- Schützen Sie sich an jedem Tag im Jahr vor der Sonne: Vermeiden Sie ungeschützte UV-Strahlung, suchen Sie den Schatten, besonders wenn die Sonne am stärksten ist, und verwenden Sie ein Breitspektrum-Sonnenschutzmittel, einen Hut mit breiter Krempe und eine UV-blockierende Sonnenbrille.
Risikofaktoren für das Plattenepithelkarzinom (PEK)
Das Plattenepithelkarzinom (PEK) der Haut wird durch DNA-Schäden verursacht, die zu abnormalen Veränderungen (Mutationen) der Plattenepithelzellen in der äußersten Hautschicht führen.
Wenn Sie wissen, was diesen Schaden verursacht und welche Faktoren Ihr Risiko für die Entwicklung eines Plattenepithelkarzinoms erhöhen, können Sie die Krankheit frühzeitig erkennen oder verhindern, dass sie überhaupt auftritt.
Diese Faktoren erhöhen Ihr Risiko eines Plattenepithelkarzinoms:
- UV-Strahlung durch die Sonne oder künstliches Bräunen.
- Geschwächtes Immunsystem
- Vorgeschichte von Hautkrebs.
- Alter über 50.
- Helle Haut: Menschen mit heller Haut haben ein erhöhtes Risiko.
- Geschlecht
- Erkrankungen mit Sonnenempfindlichkeit einschließlich Xeroderma pigmentosum.
- Krebsvorstufen auf der Haut einschließlich aktinischer Keratose.
- Vorgeschichte eines humanen Papillomavirus (HPV)
Belastung durch UV-Strahlung
Fast alle Plattenepithelkarzinome treten an Körperstellen auf, die der Sonne übermäßig ausgesetzt sind. Gelegentlich längere, intensive Sonneneinstrahlung, die zum Sonnenbrand führt, und die kumulative Belastung durch Sonneneinstrahlung im Laufe Ihres Lebens sind die Hauptursachen für Hautschäden, die zu PEK führen können.
Je mehr Zeit Sie in der Sonne verbringen – vom Strandurlaub bis zum Spaziergang mit dem Hund – desto größer ist Ihre Wahrscheinlichkeit, an einem Plattenepithelkarzinom zu erkranken. Wenn Ihr Beruf lange Stunden im Freien erfordert oder Sie Ihre Freizeit in der Sonne verbringen, steigt Ihr Risiko noch mehr.
Glücklicherweise ist die Belastung durch UV-Strahlung ein kontrollierbarer Risikofaktor.
Vorgeschichte mit künstlichem Bräunen
Solarien geben gefährliche UV-Strahlung ab und erhöhen das Risiko, an einem Plattenepithelkarzinom zu erkranken. Menschen, die sich künstlich gebräunt haben, haben im Vergleich zu Menschen, die dies nicht getan haben, ein um 67 Prozent erhöhtes Risiko, an Plattenepithelkarzinomen zu erkranken.
In den letzten 30 Jahren ist die Zahl der Frauen unter 40 Jahren, bei denen ein Plattenepithelkarzinom diagnostiziert wurde, stetig gestiegen – eine Statistik, die nach Ansicht von Experten auch mit künstlichem Bräunen zusammenhängt.
Geschwächtes Immunsystem
Wenn Ihr Immunsystem geschwächt oder unterdrückt ist, entwickeln Sie mit größerer Wahrscheinlichkeit ein Plattenepithelkarzinom als Menschen mit einem gesunden Immunsystem. Dies schließt Personen mit Erkrankungen ein, die die Immunfunktion beeinträchtigen, einschließlich Personen mit HIV, Personen, die eine Chemotherapie zur Behandlung von Krebs erhalten, und Personen, die immunsuppressive Medikamente gegen Autoimmunerkrankungen einnehmen. Bei Empfängern von Organtransplantaten mit immunsuppressiven Antirejektionsmedikamenten steigt das Risiko drastisch an: Transplantationspatienten entwickeln mit etwa 100-facher Wahrscheinlichkeit ein Plattenepithelkarzinom.
Vorgeschichte mit Hautkrebs
Wenn Sie bereits ein Plattenepithelkarzinom hatten, besteht das Risiko, dass Sie im Laufe der Jahre weitere entwickeln, entweder im selben Bereich des Körpers oder an anderen Stellen. Sie haben auch ein erhöhtes Risiko, andere Formen von Hautkrebs zu entwickeln.
Alter über 50
Mit zunehmendem Alter häufen sich Sonneneinstrahlung und Sonnenschäden an und erhöhen so das Risiko, an Plattenepithelkarzinomen zu erkranken.
Helle Haut
Alle Menschen, die schon einmal der Sonne ausgesetzt waren oder sich künstlich gebräunt haben, können Basalzellkarzinome entwickeln. Menschen mit heller Haut, blonden oder roten Haaren, blauen, grünen oder grauen Augen oder mit Haut mit Sommersprossen, oder solcher, die leicht verbrennt, sind jedoch dem höchsten Risiko ausgesetzt.
Bei Menschen mit dunkleren Hauttönen besteht dennoch die Gefahr von Hautkrebs, und ein Sonnenschutz ist unverzichtbar. Tatsächlich handelt es sich bei der Mehrzahl der Hautkrebserkrankungen bei Afroamerikanern um Plattenepithelkarzinome, die häufig an Körperstellen auftreten, an denen zuvor Hauterkrankungen oder Entzündungen aufgetreten sind. Vor kurzem gab es auch einen Anstieg bei neuen Diagnosen mit Plattenepithelkarzinomen bei Lateinamerikanern.
Geschlecht
Plattenepithelkarzinome treten bei Männern mindestens doppelt so häufig auf wie bei Frauen. Dies wird auf größere kumulative Sonneneinstrahlung bei Männern zurückgeführt.
Erkrankungen mit Sonnenempfindlichkeit
Menschen mit Xeroderma pigmentosum – einer seltenen Erkrankung, bei der die Haut weniger in der Lage ist, durch die Sonne verursachte DNA-Schäden zu reparieren – oder anderen Erkrankungen, die mit Lichtempfindlichkeit einhergehen, wie polymorphe Lichtdermatose oder Sonnenurtikaria, haben ein erhöhtes Risiko für Hautschäden, Plattenepithelkarzinome und andere Hautkrebsarten.
Krebsvorstufen
Bestimmte präkanzeröse Wucherungen, die häufig auf kumulative Sonnenschäden zurückzuführen sind, werden mit Plattenepithelkarzinomen in Verbindung gebracht.
- 40 bis 60 Prozent aller Plattenepithelkarzinome beginnen als unbehandelte präkanzeröse Läsion, die als aktinische Keratose (AK) bekannt ist. Studien zufolge entwickeln sich zwei bis 10 Prozent der unbehandelten aktinischen Keratosen zu Plattenepithelkarzinomen, manchmal sogar innerhalb von zwei Jahren.
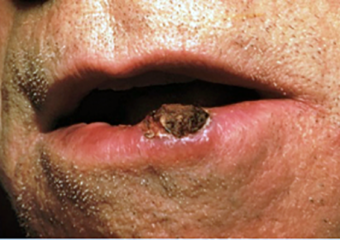
- Aktinische Cheilitis tritt am häufigsten an der Unterlippe auf und führt dazu, dass sie trocken, rissig, schuppig und blass oder weiß wird. Wenn die aktinische Cheilitis nicht sofort behandelt wird, besteht ein erhöhtes Risiko, dass sie sich zu einem invasives Plattenepithelkarzinom entwickelt.
- Leukoplakien sind weiße Flecken auf der Zunge, dem Zahnfleisch, den Wangen oder anderen Stellen im Mund, die sich möglicherweise zu Plattenepithelkarzinomen entwickeln können. Sie können durch chronische Reizungen wie regelmäßigen Alkohol- oder Tabakkonsum oder raue Kanten an Zähnen oder Zahnersatz verursacht werden. Leukoplakien auf den Lippen werden hauptsächlich durch Sonnenschäden verursacht.
- Morbus Bowen (in situ auch als Plattenepithelkarzinom bekannt) wird als frühes, nicht-invasives Stadium des Plattenepithelkarzinoms angesehen. Es erscheint als anhaltender rotbrauner, schuppiger Fleck, der einem Ekzem ähneln kann. Wenn er nicht behandelt wird, kann er tiefer eindringen und sich zu einem vollständig invasiven Plattenepithelkarzinom entwickeln. Morbus Bowen auf der Haut wird am häufigsten durch Sonneneinstrahlung verursacht, aber auch Strahlung, chemische Karzinogene wie Arsen sowie Genetik und Trauma können eine Rolle spielen.
Vorgeschichte eines humanen Papillomavirus (HPV)
HPV, das in den Schleimhäuten von Nase und Mund sowie auf der Haut auftreten kann, wurde als Ursache für Morbus Bowen an den Genitalien dokumentiert.
Behandlung des Plattenepithelkarzinoms (PEK)
Effektive Optionen für Plattenepithelkarzinome im Frühstadium
Die meisten Plattenepithelkarzinome der Haut können geheilt werden, wenn sie frühzeitig erkannt und behandelt werden. Die Behandlung sollte so bald wie möglich nach der Diagnose erfolgen, da fortgeschrittenere Plattenepithelkarzinome der Haut schwieriger zu behandeln sind und gefährlich werden und sich auf lokale Lymphknoten, entfernte Gewebe und Organe ausbreiten können.
Wenn bei Ihnen ein Plattenepithelkarzinom diagnostiziert wurde, das sich nicht ausgebreitet hat, gibt es mehrere wirksame Behandlungen, die normalerweise ambulant durchgeführt werden können.
Bitten Sie Ihren Arzt, die Optionen zu erläutern, die für Sie am besten geeignet sind. Weitere Informationen finden Sie in unserem Behandlungsglossar (nur Englisch).
Zu den Optionen gehören:
- Exzisionschirurgie
- Mohs-Operation
- Kürettage und Elektrodesikkation (Elektrochirurgie)
- Kryochirurgie
- Laser-Chirurgie
- Strahlentherapie
- Photodynamische Therapie
- Topische Therapien
Exzisionschirurgie
Funktionsweise
Mit einem Skalpell entfernt der Chirurg den gesamten Tumor zusammen mit einem „Sicherheitsspielraum“ des umgebenden Gewebes und sendet ihn zur Analyse an ein externes Labor. Der entfernte Hautrand hängt von der Dicke und Lage des Tumors ab. Wenn das Labor Krebszellen jenseits der Ränder findet, kann zu einem späteren Zeitpunkt eine weitere Operation durchgeführt werden, bis die Ränder krebsfrei sind.
Anwendungsbereich
Bei kleinen, frühen Plattenepithelkarzinomen, die sich nicht ausgebreitet haben, ist häufig nur die Behandlung durch Exzisionschirurgie erforderlich.
Mohs-Operation
Funktionsweise
Die Mohs-Operation wird schrittweise während eines einzelnen Besuchs durchgeführt. Der Chirurg entfernt den sichtbaren Tumor und einen sehr kleinen Geweberand um und unter der Tumorstelle. Der Chirurg kodiert das Gewebe farblich und zeichnet eine Karte entsprechend der Operationsstelle des Patienten. In einem Labor vor Ort untersucht der Chirurg das Gewebe unter einem Mikroskop, um festzustellen, ob noch Krebszellen vorhanden sind. Falls ja, kehrt der Chirurg zum Patienten zurück und entfernt genau dort, wo sich die Krebszellen befinden, weiteres Gewebe. Der Arzt wiederholt diesen Vorgang, bis keine Anzeichen von Krebs mehr vorliegen. Dann kann die Wunde verschlossen werden oder in einigen Fällen von selbst heilen.
Anwendungsbereich
Die Mohs-Operation ist der Goldstandard, die effektivste Technik zur Entfernung von Plattenepithelkarzinomen, die nur minimal gesundes Gewebe schädigt und gleichzeitig die höchstmögliche Heilungsrate erreicht – bis zu 97 Prozent bei Tumoren, die zum ersten Mal behandelt werden. Sie wird häufig für Plattenepithelkarzinome empfohlen, die sich in Bereichen um die Augen, Nase, Lippen, Ohren, Kopfhaut, Finger, Zehen oder Genitalien befinden. Mohs wird auch für Plattenepithelkarzinome verwendet, die groß oder aggressiv sind oder schnell wachsen, und für Tumore, die erneut auftreten, sowie für solche mit undeutlichen Kanten.
Oberflächlich versus minimal invasiv
Oberflächliche Plattenepithelkarzinome sind nicht unter die oberste Hautschicht (die Epidermis) eingedrungen (d. h. sie haben sich nicht invasiv in dieser ausgebreitet), während minimalinvasive Plattenepithelkarzinome gerade erst in die zweite Hautschicht (die Dermis) eingedrungen sind und keine risikoreichen Eigenschaften aufweisen.
Kürettage und Elektrodesikkation (Elektrochirurgie)
Funktionsweise
Der Dermatologe kratzt oder rasiert das Plattenepithelkarzinom mit einer Küvette (einem scharfen Instrument mit einer ringförmigen Spitze) ab, zerstört dann mithilfe von Wärme oder einem chemischen Mittel verbleibende Krebszellen, stoppt die Blutung und verschließt die Wunde. Der Arzt kann den Vorgang während derselben Sitzung einige Male wiederholen, bis keine Krebszellen mehr vorhanden sind. Typischerweise hinterlässt das Verfahren eine runde, weißliche Narbe, die einer Zigarettenverbrennung an der Operationsstelle ähnelt.
Anwendungsbereich
Kürettage und Elektrodesikkation können bei den meisten kleinen Plattenepithelkarzinom -Läsionen wirksam sein.
Kryochirurgie
Funktionsweise
Der Arzt verwendet einen Applikator oder ein Sprühgerät mit Baumwollspitze, um flüssigen Stickstoff aufzutragen, um den Tumor einzufrieren und zu zerstören. Später können die Läsion und die umgebende Haut Blasen bilden oder verkrustet werden und abfallen, wodurch gesunde Haut entstehen kann.
Anwendungsbereich
Kryochirurgie ist bei oberflächlichen Plattenepithelkarzinomen wirksam, insbesondere bei Patienten mit Blutungsstörungen, implantierbaren Herzgeräten oder Problemen bei der Toleranz einer Anästhesie.
Laser-Chirurgie
Funktionsweise
Der Dermatologe richtet einen intensiven Lichtstrahl auf den Tumor, um oberflächliche Basalzellkarzinome zu behandeln. Einige Laser verdampfen (ablatieren) den Hautkrebs, während andere (nichtablative Laser) den Lichtstrahl in Wärme umwandeln, wodurch der Tumor zerstört wird.
Anwendungsbereich
Laser-Chirurgieist noch nicht von der FDA für die Behandlung von Plattenepithelkarzinomen zugelassen, wird jedoch zuweilen zur Behandlung oberflächlicher Plattenepithelkarzinome eingesetzt, besonders nachdem andere Techniken keinen Erfolg gezeigt haben.
Strahlentherapie
Funktionsweise
Der Arzt verwendet energiearme Röntgenstrahlen, um den Tumor zu zerstören, ohne dass ein Schnitt oder eine Anästhesie erforderlich ist. Die Zerstörung des Tumors kann mehrere Behandlungen über einige Wochen oder tägliche Behandlungen für eine bestimmte Zeit erfordern.
Anwendungsbereich
Strahlentherapie wird hauptsächlich bei Plattenepithelkarzinomen angewendet, die chirurgisch schwer zu behandeln sind, sowie bei älteren Patienten oder Menschen mit schlechtem Gesundheitszustand, für die eine Operation nicht empfohlen wird. In einigen Fällen von fortgeschrittenen Plattenepithelkarzinomen, insbesondere bei Fällen mit perineuraler Beteiligung, kann die Bestrahlung nach der Operation oder in Kombination mit anderen Behandlungen angewendet werden.
Photodynamische Therapie (PDT)
Funktionsweise
Der Dermatologe wendet ein topisches Mittel an, um die Läsion lichtempfindlich zu machen, oder injiziert das Mittel in den Tumor. Nach einer kurzen Absorptionszeit verwendet der Dermatologe einen Blaulicht- oder Pulsfarbstofflaser (oder manchmal kontrolliertes natürliches Sonnenlicht), der eine Reaktion hervorruft, die das Basalzellkarzinom zerstört. Nach dem Eingriff müssen Patienten Sonnenlicht mindestens 48 Stunden lang strikt meiden, da UV-Strahlung die Wirkung des Medikaments erhöht und schwere Sonnenbrände verursachen kann.
Anwendungsbereich
Diese ist am effektivsten zur Behandlung von aktinischen Keratosen geeignet, die Vorläuferläsionen von Plattenepithelkarzinomen sein können.
Topische Therapien
Zugelassene Medikamente (in den Vereinigten Staaten von Amerika)
Funktionsweise
5-Fluorouracil (5-FU) und Imiquimod sind Cremes oder Gele, die direkt auf die betroffenen Hautpartien aufgetragen werden können, um oberflächliche Plattenepithelkarzinome mit minimalem Narbenrisiko zu behandeln. Imiquimod aktiviert das Immunsystem, um Krebszellen anzugreifen, während 5-FU topische Therapien sind, die auf Zellen mit Krebs- und Krebsvorstufen abzielen.
Anwendungsbereich
Diese topischen Medikamente werden manchmal bei oberflächlichen Tumoren eingesetzt. Die Medikamente werden auch präventiv bei aktinischen Keratosen eingesetzt.
Behandlung fortgeschrittener Plattenepithelkarzinomen
Eine umfassendere Behandlung ist für Plattenepithelkarzinome erforderlich, die sich ausgebreitet haben, groß sind, tief in die Haut eingedrungen sind und schwere lokale Schäden verursacht haben oder mehreren Behandlungen widerstanden haben und erneut auftraten.
Effektive Optionen für Plattenepithelkarzinome im Frühstadium
Die meisten Plattenepithelkarzinome der Haut können geheilt werden, wenn sie frühzeitig erkannt und behandelt werden. Die Behandlung sollte so bald wie möglich nach der Diagnose erfolgen, da fortgeschrittenere Plattenepithelkarzinome der Haut schwieriger zu behandeln sind und gefährlich werden und sich auf lokale Lymphknoten, entfernte Gewebe und Organe ausbreiten können.
Wenn bei Ihnen ein Plattenepithelkarzinom diagnostiziert wurde, das sich nicht ausgebreitet hat, gibt es mehrere wirksame Behandlungen, die normalerweise ambulant durchgeführt werden können.
Bitten Sie Ihren Arzt, die Optionen zu erläutern, die für Sie am besten geeignet sind. Weitere Informationen finden Sie in unserem Behandlungsglossar (nur Englisch).
Zu den Optionen gehören:
- Exzisionschirurgie
- Mohs-Operation
- Kürettage und Elektrodesikkation (Elektrochirurgie)
- Kryochirurgie
- Laser-Chirurgie
- Strahlentherapie
- Photodynamische Therapie
- Topische Therapien
Exzisionschirurgie
Funktionsweise
Mit einem Skalpell entfernt der Chirurg den gesamten Tumor zusammen mit einem „Sicherheitsspielraum“ des umgebenden Gewebes und sendet ihn zur Analyse an ein externes Labor. Der entfernte Hautrand hängt von der Dicke und Lage des Tumors ab. Wenn das Labor Krebszellen jenseits der Ränder findet, kann zu einem späteren Zeitpunkt eine weitere Operation durchgeführt werden, bis die Ränder krebsfrei sind.
Anwendungsbereich
Bei kleinen, frühen Plattenepithelkarzinomen, die sich nicht ausgebreitet haben, ist häufig nur die Behandlung durch Exzisionschirurgie erforderlich.
Mohs-Operation
Funktionsweise
Die Mohs-Operation wird schrittweise während eines einzelnen Besuchs durchgeführt. Der Chirurg entfernt den sichtbaren Tumor und einen sehr kleinen Geweberand um und unter der Tumorstelle. Der Chirurg kodiert das Gewebe farblich und zeichnet eine Karte entsprechend der Operationsstelle des Patienten. In einem Labor vor Ort untersucht der Chirurg das Gewebe unter einem Mikroskop, um festzustellen, ob noch Krebszellen vorhanden sind. Falls ja, kehrt der Chirurg zum Patienten zurück und entfernt genau dort, wo sich die Krebszellen befinden, weiteres Gewebe. Der Arzt wiederholt diesen Vorgang, bis keine Anzeichen von Krebs mehr vorliegen. Dann kann die Wunde verschlossen werden oder in einigen Fällen von selbst heilen.
Anwendungsbereich
Die Mohs-Operation ist der Goldstandard, die effektivste Technik zur Entfernung von Plattenepithelkarzinomen, die nur minimal gesundes Gewebe schädigt und gleichzeitig die höchstmögliche Heilungsrate erreicht – bis zu 97 Prozent bei Tumoren, die zum ersten Mal behandelt werden. Sie wird häufig für Plattenepithelkarzinome empfohlen, die sich in Bereichen um die Augen, Nase, Lippen, Ohren, Kopfhaut, Finger, Zehen oder Genitalien befinden. Mohs wird auch für Plattenepithelkarzinome verwendet, die groß oder aggressiv sind oder schnell wachsen, und für Tumore, die erneut auftreten, sowie für solche mit undeutlichen Kanten.
Oberflächlich versus minimal invasiv
Oberflächliche Plattenepithelkarzinome sind nicht unter die oberste Hautschicht (die Epidermis) eingedrungen (d. h. sie haben sich nicht invasiv in dieser ausgebreitet), während minimalinvasive Plattenepithelkarzinome gerade erst in die zweite Hautschicht (die Dermis) eingedrungen sind und keine risikoreichen Eigenschaften aufweisen.
Kürettage und Elektrodesikkation (Elektrochirurgie)
Funktionsweise
Der Dermatologe kratzt oder rasiert das Plattenepithelkarzinom mit einer Küvette (einem scharfen Instrument mit einer ringförmigen Spitze) ab, zerstört dann mithilfe von Wärme oder einem chemischen Mittel verbleibende Krebszellen, stoppt die Blutung und verschließt die Wunde. Der Arzt kann den Vorgang während derselben Sitzung einige Male wiederholen, bis keine Krebszellen mehr vorhanden sind. Typischerweise hinterlässt das Verfahren eine runde, weißliche Narbe, die einer Zigarettenverbrennung an der Operationsstelle ähnelt.
Anwendungsbereich
Kürettage und Elektrodesikkation können bei den meisten kleinen Plattenepithelkarzinom -Läsionen wirksam sein.
Kryochirurgie
Funktionsweise
Der Arzt verwendet einen Applikator oder ein Sprühgerät mit Baumwollspitze, um flüssigen Stickstoff aufzutragen, um den Tumor einzufrieren und zu zerstören. Später können die Läsion und die umgebende Haut Blasen bilden oder verkrustet werden und abfallen, wodurch gesunde Haut entstehen kann.
Anwendungsbereich
Kryochirurgie ist bei oberflächlichen Plattenepithelkarzinomen wirksam, insbesondere bei Patienten mit Blutungsstörungen, implantierbaren Herzgeräten oder Problemen bei der Toleranz einer Anästhesie.
Laser-Chirurgie
Funktionsweise
Der Dermatologe richtet einen intensiven Lichtstrahl auf den Tumor, um oberflächliche Basalzellkarzinome zu behandeln. Einige Laser verdampfen (ablatieren) den Hautkrebs, während andere (nichtablative Laser) den Lichtstrahl in Wärme umwandeln, wodurch der Tumor zerstört wird.
Anwendungsbereich
Laser-Chirurgieist noch nicht von der FDA für die Behandlung von Plattenepithelkarzinomen zugelassen, wird jedoch zuweilen zur Behandlung oberflächlicher Plattenepithelkarzinome eingesetzt, besonders nachdem andere Techniken keinen Erfolg gezeigt haben.
Strahlentherapie
Funktionsweise
Der Arzt verwendet energiearme Röntgenstrahlen, um den Tumor zu zerstören, ohne dass ein Schnitt oder eine Anästhesie erforderlich ist. Die Zerstörung des Tumors kann mehrere Behandlungen über einige Wochen oder tägliche Behandlungen für eine bestimmte Zeit erfordern.
Anwendungsbereich
Strahlentherapie wird hauptsächlich bei Plattenepithelkarzinomen angewendet, die chirurgisch schwer zu behandeln sind, sowie bei älteren Patienten oder Menschen mit schlechtem Gesundheitszustand, für die eine Operation nicht empfohlen wird. In einigen Fällen von fortgeschrittenen Plattenepithelkarzinomen, insbesondere bei Fällen mit perineuraler Beteiligung, kann die Bestrahlung nach der Operation oder in Kombination mit anderen Behandlungen angewendet werden.
Photodynamische Therapie (PDT)
Funktionsweise
Der Dermatologe wendet ein topisches Mittel an, um die Läsion lichtempfindlich zu machen, oder injiziert das Mittel in den Tumor. Nach einer kurzen Absorptionszeit verwendet der Dermatologe einen Blaulicht- oder Pulsfarbstofflaser (oder manchmal kontrolliertes natürliches Sonnenlicht), der eine Reaktion hervorruft, die das Basalzellkarzinom zerstört. Nach dem Eingriff müssen Patienten Sonnenlicht mindestens 48 Stunden lang strikt meiden, da UV-Strahlung die Wirkung des Medikaments erhöht und schwere Sonnenbrände verursachen kann.
Anwendungsbereich
Diese ist am effektivsten zur Behandlung von aktinischen Keratosen geeignet, die Vorläuferläsionen von Plattenepithelkarzinomen sein können.
Topische Therapien
Zugelassene Medikamente (in den Vereinigten Staaten von Amerika)
Funktionsweise
5-Fluorouracil (5-FU) und Imiquimod sind Cremes oder Gele, die direkt auf die betroffenen Hautpartien aufgetragen werden können, um oberflächliche Plattenepithelkarzinome mit minimalem Narbenrisiko zu behandeln. Imiquimod aktiviert das Immunsystem, um Krebszellen anzugreifen, während 5-FU topische Therapien sind, die auf Zellen mit Krebs- und Krebsvorstufen abzielen.
Anwendungsbereich
Diese topischen Medikamente werden manchmal bei oberflächlichen Tumoren eingesetzt. Die Medikamente werden auch präventiv bei aktinischen Keratosen eingesetzt.
Behandlung fortgeschrittener Plattenepithelkarzinomen
Eine umfassendere Behandlung ist für Plattenepithelkarzinome erforderlich, die sich ausgebreitet haben, groß sind, tief in die Haut eingedrungen sind und schwere lokale Schäden verursacht haben oder mehreren Behandlungen widerstanden haben und erneut auftraten.
Effektive Optionen für Plattenepithelkarzinome im Frühstadium
Die meisten Plattenepithelkarzinome der Haut können geheilt werden, wenn sie frühzeitig erkannt und behandelt werden. Die Behandlung sollte so bald wie möglich nach der Diagnose erfolgen, da fortgeschrittenere Plattenepithelkarzinome der Haut schwieriger zu behandeln sind und gefährlich werden und sich auf lokale Lymphknoten, entfernte Gewebe und Organe ausbreiten können.
Wenn bei Ihnen ein Plattenepithelkarzinom diagnostiziert wurde, das sich nicht ausgebreitet hat, gibt es mehrere wirksame Behandlungen, die normalerweise ambulant durchgeführt werden können.
Bitten Sie Ihren Arzt, die Optionen zu erläutern, die für Sie am besten geeignet sind. Weitere Informationen finden Sie in unserem Behandlungsglossar (nur Englisch).
Zu den Optionen gehören:
- Exzisionschirurgie
- Mohs-Operation
- Kürettage und Elektrodesikkation (Elektrochirurgie)
- Kryochirurgie
- Laser-Chirurgie
- Strahlentherapie
- Photodynamische Therapie
- Topische Therapien
Exzisionschirurgie
Funktionsweise
Mit einem Skalpell entfernt der Chirurg den gesamten Tumor zusammen mit einem „Sicherheitsspielraum“ des umgebenden Gewebes und sendet ihn zur Analyse an ein externes Labor. Der entfernte Hautrand hängt von der Dicke und Lage des Tumors ab. Wenn das Labor Krebszellen jenseits der Ränder findet, kann zu einem späteren Zeitpunkt eine weitere Operation durchgeführt werden, bis die Ränder krebsfrei sind.
Anwendungsbereich
Bei kleinen, frühen Plattenepithelkarzinomen, die sich nicht ausgebreitet haben, ist häufig nur die Behandlung durch Exzisionschirurgie erforderlich.
Mohs-Operation
Funktionsweise
Die Mohs-Operation wird schrittweise während eines einzelnen Besuchs durchgeführt. Der Chirurg entfernt den sichtbaren Tumor und einen sehr kleinen Geweberand um und unter der Tumorstelle. Der Chirurg kodiert das Gewebe farblich und zeichnet eine Karte entsprechend der Operationsstelle des Patienten. In einem Labor vor Ort untersucht der Chirurg das Gewebe unter einem Mikroskop, um festzustellen, ob noch Krebszellen vorhanden sind. Falls ja, kehrt der Chirurg zum Patienten zurück und entfernt genau dort, wo sich die Krebszellen befinden, weiteres Gewebe. Der Arzt wiederholt diesen Vorgang, bis keine Anzeichen von Krebs mehr vorliegen. Dann kann die Wunde verschlossen werden oder in einigen Fällen von selbst heilen.
Anwendungsbereich
Die Mohs-Operation ist der Goldstandard, die effektivste Technik zur Entfernung von Plattenepithelkarzinomen, die nur minimal gesundes Gewebe schädigt und gleichzeitig die höchstmögliche Heilungsrate erreicht – bis zu 97 Prozent bei Tumoren, die zum ersten Mal behandelt werden. Sie wird häufig für Plattenepithelkarzinome empfohlen, die sich in Bereichen um die Augen, Nase, Lippen, Ohren, Kopfhaut, Finger, Zehen oder Genitalien befinden. Mohs wird auch für Plattenepithelkarzinome verwendet, die groß oder aggressiv sind oder schnell wachsen, und für Tumore, die erneut auftreten, sowie für solche mit undeutlichen Kanten.
Oberflächlich versus minimal invasiv
Oberflächliche Plattenepithelkarzinome sind nicht unter die oberste Hautschicht (die Epidermis) eingedrungen (d. h. sie haben sich nicht invasiv in dieser ausgebreitet), während minimalinvasive Plattenepithelkarzinome gerade erst in die zweite Hautschicht (die Dermis) eingedrungen sind und keine risikoreichen Eigenschaften aufweisen.
Kürettage und Elektrodesikkation (Elektrochirurgie)
Funktionsweise
Der Dermatologe kratzt oder rasiert das Plattenepithelkarzinom mit einer Küvette (einem scharfen Instrument mit einer ringförmigen Spitze) ab, zerstört dann mithilfe von Wärme oder einem chemischen Mittel verbleibende Krebszellen, stoppt die Blutung und verschließt die Wunde. Der Arzt kann den Vorgang während derselben Sitzung einige Male wiederholen, bis keine Krebszellen mehr vorhanden sind. Typischerweise hinterlässt das Verfahren eine runde, weißliche Narbe, die einer Zigarettenverbrennung an der Operationsstelle ähnelt.
Anwendungsbereich
Kürettage und Elektrodesikkation können bei den meisten kleinen Plattenepithelkarzinom -Läsionen wirksam sein.
Kryochirurgie
Funktionsweise
Der Arzt verwendet einen Applikator oder ein Sprühgerät mit Baumwollspitze, um flüssigen Stickstoff aufzutragen, um den Tumor einzufrieren und zu zerstören. Später können die Läsion und die umgebende Haut Blasen bilden oder verkrustet werden und abfallen, wodurch gesunde Haut entstehen kann.
Anwendungsbereich
Kryochirurgie ist bei oberflächlichen Plattenepithelkarzinomen wirksam, insbesondere bei Patienten mit Blutungsstörungen, implantierbaren Herzgeräten oder Problemen bei der Toleranz einer Anästhesie.
Laser-Chirurgie
Funktionsweise
Der Dermatologe richtet einen intensiven Lichtstrahl auf den Tumor, um oberflächliche Basalzellkarzinome zu behandeln. Einige Laser verdampfen (ablatieren) den Hautkrebs, während andere (nichtablative Laser) den Lichtstrahl in Wärme umwandeln, wodurch der Tumor zerstört wird.
Anwendungsbereich
Laser-Chirurgieist noch nicht von der FDA für die Behandlung von Plattenepithelkarzinomen zugelassen, wird jedoch zuweilen zur Behandlung oberflächlicher Plattenepithelkarzinome eingesetzt, besonders nachdem andere Techniken keinen Erfolg gezeigt haben.
Strahlentherapie
Funktionsweise
Der Arzt verwendet energiearme Röntgenstrahlen, um den Tumor zu zerstören, ohne dass ein Schnitt oder eine Anästhesie erforderlich ist. Die Zerstörung des Tumors kann mehrere Behandlungen über einige Wochen oder tägliche Behandlungen für eine bestimmte Zeit erfordern.
Anwendungsbereich
Strahlentherapie wird hauptsächlich bei Plattenepithelkarzinomen angewendet, die chirurgisch schwer zu behandeln sind, sowie bei älteren Patienten oder Menschen mit schlechtem Gesundheitszustand, für die eine Operation nicht empfohlen wird. In einigen Fällen von fortgeschrittenen Plattenepithelkarzinomen, insbesondere bei Fällen mit perineuraler Beteiligung, kann die Bestrahlung nach der Operation oder in Kombination mit anderen Behandlungen angewendet werden.
Photodynamische Therapie (PDT)
Funktionsweise
Der Dermatologe wendet ein topisches Mittel an, um die Läsion lichtempfindlich zu machen, oder injiziert das Mittel in den Tumor. Nach einer kurzen Absorptionszeit verwendet der Dermatologe einen Blaulicht- oder Pulsfarbstofflaser (oder manchmal kontrolliertes natürliches Sonnenlicht), der eine Reaktion hervorruft, die das Basalzellkarzinom zerstört. Nach dem Eingriff müssen Patienten Sonnenlicht mindestens 48 Stunden lang strikt meiden, da UV-Strahlung die Wirkung des Medikaments erhöht und schwere Sonnenbrände verursachen kann.
Anwendungsbereich
Diese ist am effektivsten zur Behandlung von aktinischen Keratosen geeignet, die Vorläuferläsionen von Plattenepithelkarzinomen sein können.
Topische Therapien
Zugelassene Medikamente (in den Vereinigten Staaten von Amerika)
Funktionsweise
5-Fluorouracil (5-FU) und Imiquimod sind Cremes oder Gele, die direkt auf die betroffenen Hautpartien aufgetragen werden können, um oberflächliche Plattenepithelkarzinome mit minimalem Narbenrisiko zu behandeln. Imiquimod aktiviert das Immunsystem, um Krebszellen anzugreifen, während 5-FU topische Therapien sind, die auf Zellen mit Krebs- und Krebsvorstufen abzielen.
Anwendungsbereich
Diese topischen Medikamente werden manchmal bei oberflächlichen Tumoren eingesetzt. Die Medikamente werden auch präventiv bei aktinischen Keratosen eingesetzt.
Behandlung fortgeschrittener Plattenepithelkarzinomen
Eine umfassendere Behandlung ist für Plattenepithelkarzinome erforderlich, die sich ausgebreitet haben, groß sind, tief in die Haut eingedrungen sind und schwere lokale Schäden verursacht haben oder mehreren Behandlungen widerstanden haben und erneut auftraten.
Ignorieren Sie niemals eine verdächtige Wucherung!
Manchmal schreiten Plattenepithelkarzinome in das fortgeschrittene Stadium fort, weil ein Patient bei einer verdächtigen Wucherung keine medizinische Versorgung sucht oder sich gegen eine chirurgische Entfernung entscheidet. Das Vernachlässigen neuer oder sich ändernder Läsionen auf Ihrer Haut kann sich als gefährlich erweisen. Wenn Sie Zweifel haben, lassen Sie sich unbedingt untersuchen.
Behandlung fortgeschrittener Plattenepithelkarzinome
Neue Optionen. Neue Hoffnung.
Etwa 95 Prozent der Plattenepithelkarzinome (PEK) der Haut werden frühzeitig erkannt, wenn sie am einfachsten zu behandeln und zu heilen sind. Die verbleibenden 5 Prozent der Fälle mit Plattenepithelkarzinomen sind so weit fortgeschritten, dass sie weitaus gefährlicher und schwieriger zu behandeln sind.
Glücklicherweise wächst der Bereich der Immuntherapie und bietet Patienten mit fortgeschrittenem Plattenepithelkarzinom eine neue Option zur Behandlung und zum Umgang mit der Krankheit.
Was ist ein fortgeschrittenes Platenepithelkarzinom?
Wenn sich ein Plattenepithelkarzinom der Haut stark oder aggressiv ausgebreitet oder mehreren Behandlungen widerstanden hat und wiederholt aufgetreten ist, wird es als fortgeschritten angesehen.
Diese Tumoren umfassen:
- Lokal fortgeschrittene Plattenepithelkarzinome: Tumore, die groß sind oder tief in darunter liegende Gewebe, Muskeln oder Nerven eingedrungen sind. Diese Plattenepithelkarzinome können entstellend sein und/oder diese zugrunde liegenden Strukturen gefährden.
- Metastasenbildendes Plattenepithelkarzinom: Tumore, die sich über den ursprünglichen Ort hinaus in anderen Bereichen des Körpers ausgebreitet haben. Diese Plattenepithelkarzinome können lebensbedrohlich sein.
Wenn bei Ihnen ein fortgeschrittenes Plattenepithelkarzinom diagnostiziert wurde, empfiehlt Ihr Arzt möglicherweise eine Untersuchung durch ein fachübergreifendes Team, um die Behandlungsoptionen zu besprechen. Das Team kann Ihren Dermatologen und/oder Mohs-Chirurgen sowie Ärzte und Chirurgen anderer Fachrichtungen umfassen. Nach der Operation zur Entfernung des Tumors und – gegebenenfalls aufgrund von Metastasen – auch lokaler Lymphknoten können die Optionen eine Kombination von Behandlungen umfassen, die auf der Komplexität der Krankheit und Ihrem allgemeinen Gesundheitszustand basieren. Die Behandlung kann umfassen:
- Exzisionschirurgie
- Mohs-Operation
- Strahlentherapie
- Immuntherapie
Exzisionschirurgie
Funktionsweise
Mit einem Skalpell entfernt der Chirurg den gesamten Tumor zusammen mit einem „Sicherheitsspielraum“ des umgebenden Gewebes und sendet ihn zur Analyse an ein externes Labor. Der entfernte Hautrand hängt von der Dicke und Lage des Tumors ab. Wenn das Labor Krebszellen jenseits der Ränder findet, kann zu einem späteren Zeitpunkt eine weitere Operation durchgeführt werden, bis die Ränder krebsfrei sind. Wenn der Krebs fortgeschritten ist, werden häufig weitere ergänzende (adjuvante) Therapien empfohlen.
Anwendungsbereich
Bei kleinen, frühen Plattenepithelkarzinomen, die sich nicht ausgebreitet haben, ist häufig nur die Behandlung durch Exzisionschirurgie erforderlich. * Bei fortgeschrittenen Plattenepithelkarzinomen wird der Arzt höchstwahrscheinlich zusätzliche Behandlungen nach Entfernung des Tumors empfehlen.
Mohs-Operation
Funktionsweise
Die Mohs-Operation wird schrittweise während eines einzelnen Besuchs durchgeführt. Der Chirurg entfernt den sichtbaren Tumor und einen sehr kleinen Geweberand um und unter der Tumorstelle. Der Chirurg kodiert das Gewebe farblich und zeichnet eine Karte entsprechend der Operationsstelle des Patienten. In einem Labor vor Ort untersucht der Chirurg das Gewebe unter einem Mikroskop, um festzustellen, ob noch Krebszellen vorhanden sind. Falls ja, kehrt der Chirurg zum Patienten zurück und entfernt genau dort, wo sich die Krebszellen befinden, weiteres Gewebe. Der Arzt wiederholt diesen Vorgang, bis keine Anzeichen von Krebs mehr vorliegen. Dann kann die Wunde verschlossen werden oder in einigen Fällen von selbst heilen.
Anwendungsbereich
Sie wird häufig für Plattenepithelkarzinome empfohlen, die sich in Bereichen um die Augen, Nase, Lippen, Ohren, Kopfhaut, Finger, Zehen oder Genitalien befinden. Mohs wird auch bei wiederkehrenden Plattenepithelkarzinomen und bei Tumoren eingesetzt, die entweder groß sind oder sehr schnell wachsen oder undeutliche Ränder aufweisen.
Strahlentherapie
Funktionsweise
Der Arzt verwendet energiearme Röntgenstrahlen, um den Tumor zu zerstören, ohne dass ein Schnitt oder eine Anästhesie erforderlich ist. Die Zerstörung des Tumors kann mehrere Behandlungen über einige Wochen oder tägliche Behandlungen für eine bestimmte Zeit erfordern.
Anwendungsbereich
Strahlentherapie wird hauptsächlich bei Plattenepithelkarzinomen angewendet, die chirurgisch schwer zu behandeln sind, sowie bei älteren Patienten oder Menschen mit schlechtem Gesundheitszustand, für die eine Operation nicht empfohlen wird. In einigen Fällen von fortgeschrittenen Plattenepithelkarzinomen, kann die Strahlentherapie nach der Operation oder in Kombination mit anderen Behandlungen angewendet werden. Sie kann verwendet werden, um die Tumorgröße zu reduzieren, sodass Immuntherapien effektiver funktionieren können, und sie kann systemische, immuntherapeutische Vorteile bieten.
Immuntherapie
Behandlungsübersicht
Nach erfolgreichen klinischen Studien wurde im September 2018 eine neue Immuntherapie, Cemiplimab-rwlc (Libtayo®), als erstes Medikament jeglicher Art von der US-amerikanischen Food and Drug Administration (FDA) zur Behandlung von Patienten mit bestimmten Formen fortgeschrittener kutaner Plattenepithelkarzinomen zugelassen.
Funktionsweise
Cemiplimab ist eine Art von Immuntherapie, die als Checkpoint-Blockade-Therapie bekannt ist und die Kraft des Immunsystems zur Bekämpfung von Krebs nutzt.
Unter normalen Bedingungen verwendet das Immunsystem Checkpoints, d. h. Moleküle, die die Produktion von T-Zellen unterdrücken, den weißen Blutkörperchen, die den Körper vor Infektionen schützen. Diese Checkpoints verhindern, dass zu viele T-Zellen produziert werden, die normale Zellen im Körper angreifen. Krebszellen haben jedoch die Fähigkeit, diese Checkpoints aktiv zu halten und das Immunsystem zu unterdrücken, damit der Krebs wachsen und gedeihen kann. Cemiplimab blockiert die Funktion eines bestimmten Checkpoints namens PD-1, sodass das Immunsystem große Mengen an T-Zellen freisetzen kann, um Krebszellen anzugreifen und abzutöten.
Anwendungsbereich
Cemiplimab wird zur Behandlung von Patienten mit Plattenepithelkarzinomen angewendet, die sich über die primäre Tumorstelle hinaus ausgebreitet haben, sowie von Patienten mit lokal fortgeschrittenen, nicht operierbarem Plattenepithelkarzinomen, die nicht für eine Operation oder Bestrahlung in Frage kommen.
Geprüft von:
Elizabeth K. Hale, MD
C. William Hanke, MD
Letzte Überprüfung: Mai 2019