Dopo una procedura di trapianto salvavita, emergono nuovi rischi, tra cui una maggiore possibilità di sviluppare il cancro della pelle. Ecco perché e cosa devono sapere i pazienti per proteggersi.
By HILARY A. ROBBINS, MSPH, ERIC A. ENGELS, MD, MPH, JOHN P. ROBERTS, MD, e SARAH T. ARRON, MD, PHD
I trapianti di organi non sono così rari come potresti pensare. Infatti, i chirurghi eseguono quasi 30,000 di queste procedure salvavita ogni anno negli Stati Uniti. La maggior parte sono trapianti di reni, seguiti da trapianti di fegato, cuore e polmoni. Per le persone alle prese con un organo malfunzionante, la prospettiva di un trapianto offre una vera speranza. Tuttavia, i pazienti spesso devono aspettare anni perché la necessità di organi sani supera di gran lunga il numero disponibile.
Sebbene il trapianto di organi offra la possibilità di vivere per molti anni a pazienti che altrimenti avrebbero un’aspettativa di vita molto breve, esso comporta rischi sostanziali. Ad esempio, i pazienti devono assumere farmaci per il resto della loro vita per sopprimere il loro sistema immunitario in modo da non attaccare e rigettare l’organo donatore. Sfortunatamente, ci sono molti effetti collaterali di questo trattamento, incluso un aumento del rischio di infezioni – e un rischio molto elevato di alcuni tipi di cancro, tra cui cancro della pelle.
I tumori della pelle sono più probabili dopo i trapianti
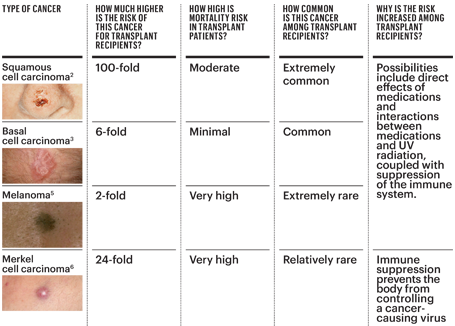
I tumori della pelle più comuni dopo l'intervento di trapianto sono carcinoma a cellule squamose (SCC), carcinoma basocellulare (BCC), melanoma e Carcinoma a cellule di Merkel (MCC), in quest'ordine. Il rischio di SCC, che si sviluppano nelle cellule della pelle chiamate cheratinociti, è di circa 100 volte più alto dopo un trapianto rispetto al rischio della popolazione generale. Queste lesioni di solito iniziano a comparire da tre a cinque anni dopo il trapianto. Mentre il carcinoma a cellule basali è il tumore della pelle più comune nella popolazione generale, si verifica meno frequentemente del SCC nei pazienti trapiantati. Anche così, il rischio di sviluppare un BCC dopo il trapianto è sei volte superiore rispetto alla popolazione generale.
Rischi di quattro tipi di cancro della pelle dopo il trapianto

Fino a poco tempo fa, l’impatto dei trapianti sul melanoma, un cancro della pelle potenzialmente mortale delle cellule produttrici di pigmenti (melanociti), e sul carcinoma a cellule di Merkel, un raro cancro della pelle, non era stato studiato molto attentamente. Nel 2015, tuttavia, i nostri team investigativi presso il National Cancer Institute, l’Università della California, San Francisco e la Johns Hopkins University hanno scoperto che il melanoma ha una probabilità due volte maggiore di verificarsi e che il MCC ha una probabilità 24 volte maggiore di verificarsi nei riceventi un trapianto rispetto ai pazienti sottoposti a trapianto. popolazione generale.
Anche questi tumori della pelle si comportano in modo diverso nei pazienti trapiantati. Melanoma, MCC e SCC hanno maggiori probabilità di metastatizzare (diffondersi) in tutto il corpo nei pazienti trapiantati rispetto alla popolazione generale e abbiamo scoperto che il melanoma ha maggiori probabilità di essere fatale. Queste lesioni e il trattamento necessario per rimuoverle possono anche causare notevoli danni locali e possono essere deturpanti nei pazienti trapiantati.
Perché l'aumento del rischio
Non conosciamo tutte le ragioni della maggiore incidenza e del rischio di morte per cancro della pelle nei pazienti sottoposti a trapianto. Una delle cause più evidenti, tuttavia, è che i farmaci antirigetto che i pazienti devono assumere riducono la capacità del sistema immunitario di individuare e difendersi dal cancro. Questa necessaria immunosoppressione può anche aprire la strada all’infezione da virus che promuovono il cancro come il Poliomavirus a cellule di Merkel, associato al Centro clienti.
Molti pazienti trapiantati sono già a maggior rischio di cancro della pelle semplicemente perché si è più anziani, di sesso maschile e di pelle chiara, tutti fattori notoriamente associati a un rischio più elevato. Tale rischio può essere ulteriormente aumentato da altri fattori, come precedenti danni solari e la tendenza a scottarsi piuttosto che abbronzarsi. La stragrande maggioranza dei tumori della pelle è causata da radiazioni ultraviolette (UV). dall'esposizione al sole e alcuni farmaci post-trapianto rendono la pelle più vulnerabile ai danni del sole. Questi includono azatioprina, un immunosoppressore e voriconazolo, che viene utilizzato per prevenire o curare le infezioni fungine. Un altro effetto collaterale dell'esposizione ai raggi UV è la ridotta funzione immunitaria, il che la rende ancora più pericolosa per i pazienti trapiantati, che già soffrono di immunosoppressione indotta da farmaci.
Sun Safety riduce i rischi
Fortunatamente, i destinatari del trapianto possono intraprendere molti passaggi prevenire il cancro della peller e/o rilevarlo in una fase precoce quando è più probabile che venga curato solo con la chirurgia. Anche se molti riceventi più anziani avevano subito danni solari prima del trapianto, una protezione solare attenta e costante può ridurre ulteriori danni. Sebbene i pazienti trapiantati non debbano evitare completamente il sole, esso is importante per loro stabilire buone abitudini di protezione dal sole. Anche i genitori e gli operatori sanitari di bambini che hanno ricevuto un organo trapiantato dovrebbero essere estremamente diligenti nel proteggere la pelle del loro bambino dai danni del sole, poiché questi pazienti affrontano una vita di immunosoppressione.

Trattamento preventivo
I destinatari del trapianto possono anche prendere in considerazione diversi trattamenti per aiutare invertire danni del sole. Questi possono eliminare alcuni precancerosi e tumori cutanei superficiali che potrebbero altrimenti trasformarsi in malattie invasive. I trattamenti comprendono l'escissione, una terapia a base di luce chiamata terapia fotodinamica e farmaci topici come il farmaco chemioterapico 5-fluorouracile o la terapia di potenziamento immunitario imiquimod, che può trattare un'ampia area della pelle che presenta molte lesioni visibili o invisibili. Il retinoide orale acitretina può prevenire l'SCC nei riceventi di trapianto e nuovi dati suggeriscono che la nicotinamide (una variante della vitamina B3) può anche essere protettivo nei pazienti che hanno già avuto SCC.
Per i trapiantati con una storia di cancro della pelle, i medici possono anche considerare di ridurre il dosaggio dei farmaci immunosoppressori o di cambiare del tutto i farmaci. Ad esempio, i farmaci più recenti potrebbero avere meno probabilità di aumentare la fotosensibilità.

Follow-up e diagnosi precoce
Poiché il cancro della pelle nei pazienti trapiantati non può sempre essere prevenuto, i pazienti devono sottoporsi a screening regolari. La maggior parte degli esperti raccomanda esami annuali della pelle di tutto il corpo per i trapiantati senza storia di cancro della pelle. Per coloro che hanno avuto il cancro della pelle o hanno danni estesi al sole, i medici raccomandano controlli della pelle ogni sei mesi o più frequentemente per i pazienti con una storia di più tumori della pelle. I dermatologi dovrebbero coordinarsi strettamente con il team di trapianto del paziente per ottimizzare la cura. È particolarmente importante che il paziente o il dermatologo informino il team del trapianto se al paziente è stato diagnosticato un cancro della pelle, in modo che i medici del trapianto possano prendere in considerazione l'adeguamento dei farmaci.
Il rischio di sviluppare un carcinoma a cellule squamose è circa 100 volte superiore dopo un trapianto.
Non possiamo sottolineare abbastanza l'importanza di rilevare e trattare i tumori della pelle nei riceventi di trapianto il prima possibile, prima che il cancro possa metastatizzare in siti distanti nel corpo. Nella nostra ricerca, abbiamo scoperto che i pazienti trapiantati hanno un rischio particolarmente elevato di sviluppare melanomi che hanno già raggiunto uno stadio avanzato quando vengono rilevati, soprattutto entro i primi quattro anni dopo il trapianto. Una possibile spiegazione è la presenza di piccoli melanomi o precancri non rilevati prima del trapianto che crescono rapidamente e si diffondono una volta iniziata l'immunosoppressione. Pertanto, le persone in attesa di trapianto, in particolare se hanno una storia di danni del sole, possono beneficiare di un esame della pelle di tutto il corpo pre-trapianto per trovare e trattare eventuali piccoli melanomi o precancri non rilevati. La rimozione di questi prima dell'intervento chirurgico di trapianto potrebbe impedire la comparsa di melanomi aggressivi o SCC dopo il trapianto.
Quando i medici trovano melanomi nei pazienti trapiantati, dovrebbero programmare regolari follow-up da quel momento in poi. Esiste un rischio molto elevato di recidiva o di nuove lesioni che compaiono durante la vita del paziente e, se non rilevate precocemente, possono diventare pericolose.
Prima linea di difesa: il paziente
Oltre a praticare la protezione solare quotidiana, i pazienti dovrebbero esaminare regolarmente la propria pelle, arruolando un familiare o una persona cara per controllare le aree difficili da vedere come la schiena, la pianta dei piedi o tra le gambe. Cerca attentamente il ABCDE segni premonitori del melanomae consulta immediatamente un dermatologo se noti qualcosa nuovo, mutevole o insolito sulla tua pelle. Prendendoti il tempo per proteggerti dal cancro della pelle e assicurandoti che venga trattato precocemente se si verifica, ti darai la migliore garanzia di vivere una vita lunga e sana con il tuo nuovo organo.
Hilary A. Robbins, MSPH, è uno studente di dottorato presso il Dipartimento di Epidemiologia presso la Johns Hopkins Bloomberg School of Public Health di Baltimora.
Eric A. Engels, medico, MPH, è un ricercatore senior presso il ramo delle infezioni e dell'immunoepidemiologia presso il National Cancer Institute e detiene un incarico di facoltà a contratto presso il Dipartimento di Epidemiologia presso la Johns Hopkins Bloomberg School of Public Health di Baltimora.
John P. Roberts, dottore in medicina, è professore e capo della Divisione di Chirurgia dei Trapianti, Università della California, San Francisco.
Sarah T. Arron, MD, PhD, è professore associato di dermatologia e capo associato del Dermatologic Surgery and Laser Center presso l'Università della California, San Francisco. Ha ricevuto il Dr. Marcia Robbins-Wilf Research Grant Award dalla Skin Cancer Foundation nel 2014.

*Questo articolo è stato pubblicato su The Skin Cancer Foundation Journal 2016.