Merkelzell-Karzinom
Was ist ein Merkelzell-Karzinom?
Das Merkelzell-Karzinom (MCC) ist ein seltener und aggressiver Tumor der Haut mit einer hohen Rezidivrate, mit einer häufigen metastatischen Ausbreitung im Körper und einer damit verbundenen hohen Mortalität. Das Merkelzell-Karzinom entsteht bevorzugt an lichtexponierten Körperstellen in der hellhäutigen Bevölkerung über 50 Jahren. Die Inzidenz liegt bei 0,4 / 100.000 Einwohner pro Jahr. Der Name leitet sich von der Ähnlichkeit der Krebszellen zu normalen Merkel-Zellen der Haut ab, welche für die Tastempfindung verantwortlich sind. Erstmals wurden normale Merkel-Zellen vor über 100 Jahren von Friedrich Sigmund Merkel beschrieben.
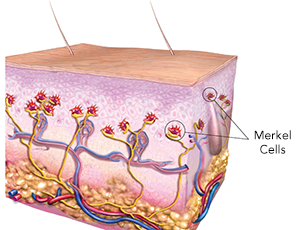
Ursachen und Risikofaktoren des Merkelzell-Karzinoms
Was sind die Ursachen des Merkelzell-Karzinoms?
Wissenschaftliche Erkenntnisse belegen einen engen Zusammenhang zwischen der Entstehung eines Merkelzell-Karzinoms (MCC) und der kumulativen ultravioletten (UV)-Strahlenbelastung. Merkelzell-Karzinome werden häufig mit anderen epithelialen Tumoren wie Plattenepithelkarzinomen, Basalzellkarzinomen und Morbus Bowen assoziiert. Des Weiteren haben Patienten mit einer Immunsuppression ein erhöhtes Risiko ein Merkelzell-Karzinom zu entwickeln. Menschen mit einer Immunsuppression, deren Immunsystem über einen längeren Zeitraum unterdrückt ist, haben ein mehr als 15fach erhöhtes Risiko ein Merkelzell-Karzinom zu entwickeln als gleichaltrige Menschen ohne Immunsuppression. Die Wahrscheinlichkeit ein Merkelzell-Karzinom zu entwickeln ist bei immunsupprimierten Patienten mit z.B. einer HIV-Infektion oder nach einer Organtransplantation deutlich erhöht (12 / 100.000 pro Jahr) und die Patienten sind deutlich jünger (über 50 Prozent der Tumoren treten vor dem 50. Lebensjahr auf) als nicht immunsupprimierte Patienten.
Risikofaktoren des Merkzellzell-Karzinoms
Als wichtigste Risikofaktoren für die Entstehung eines Merkelzell-Karzinoms (MCC) zählen das Alter über 50 Jahre, eine helle Hautfarbe, Sonnen- / UV-Strahlenbelastung und eine Immunsuppression.
Wir haben das Akronym “AEIOU” erstellt, um Faktoren die für die Diagnose eines Merkelzell-Karzinoms sprechen besser zu erkennen.
AEIOU Eigenschaften eines Merkelzell-Karzinoms
- A Asymptomatisch/ schmerzlos
- E Expanding rapidly/ schnell wachsend
- I Immunsuppression
- O older/ älter als 50 Jahre
- U UV-Exposition/ helle Haut
Die mit Abstand wichtigsten Risikofaktoren von den oben genannten Faktoren sind eine hohe kumulative UV-Strahlenbelastung und eine über einen langen Zeitraum bestehende Immunsuppression. Eine hohe UV-Strahlenbelastung schädigt nicht nur die Haut, sie erhöht auch das Hautkrebsrisiko und schwächt zudem das Immunsystem, wodurch die Fähigkeit des Immunsystems Hautkrebs und andere Krankheiten zu erkennen und zu bekämpfen gemindert wird. Menschen mit einer Immunschwäche entwickeln 10-20mal häufiger ein Merkelzell-Karzinom. Hierfür relevante Arten der Immunschwäche sind eine Immunsuppression durch Viren, z.B. bei Menschen mit HIV, durch immunsuppressive Medikamente bei Patienten nach einer Organtransplantation und Patienten mit bösartigen Tumorerkrankungen wie zum Beispiel mit chronisch lymphatischer Leukämie oder Lymphomen. Patienten mit einem Merkelzellkarzinom und einer relevanten Immunsuppression sterben doppelt so häufig aufgrund des Merkelzell-Karzinoms als immunkompetente Patienten. Hieraus lässt sich schließen, dass dem Immunsystem eine entscheidende Rolle bei der Verhinderung der Ausbreitung von Tumorzellen im gesamten Körper und der Bildung von Tochtergeschwülsten zukommt. Obwohl das Risiko zur Entstehung eines Merkelzell-Karzinoms bei immunsupprimierten Menschen deutlich erhöht ist haben 90 Prozent der Patienten mit einem Merkelzell-Karzinom keine Immunsuppression.
Merkel-Zell-Polyomavirus
Im Jahr 2008 entdeckten Wissenschaftler der Universität von Pittsburgh ein “Merkel-Zell-Polyomavirus” – ein menschliches Virus, das sich in etwa 80 Prozent der Merkelzell-Karzinome nachweisen lässt. Des Weiteren ist es in weniger als 10 Prozent der Melanome und anderen Hauttumoren nachweisbar. In der Regel sind die meisten Menschen dem Polyomavirus vor dem 20ten Lebensjahr durch asymptomatische Überträger ausgesetzt gewesen. Das Polyomavirus gehört zu den Doppelstrang-DNA-Viren. Es infiziert gesunde Zellen und produziert Proteine, die zu unkontrolliertem Zellwachstum und Zellteilung führen und somit Krebs fördern. Bei etwa 20 Prozent der Merkelzell-Karzinome kann das Polyomavirus nicht nachgewiesen werden. Dies spricht dafür, dass das Virus oder die ständige Anwesenheit des Virus nicht in allen Fällen von Merkelzell-Karzinomen erforderlich ist.
Warnzeichen und Staging des Merkelzell-Karzinoms
Das Merkelzell-Karzinom zeigt sich in der Regel klinisch als ein derber, schmerzloser Knoten auf lichtexponierten Körperstellen. Diese Tumoren sind typischerweise rot, blau oder hautfarben und variieren stark in ihrer Größe. Die durchschnittliche Größe bei der Erstdiagnose beträgt etwa den Durchmesser eines 10-Cent-Stücks (1,7 cm).
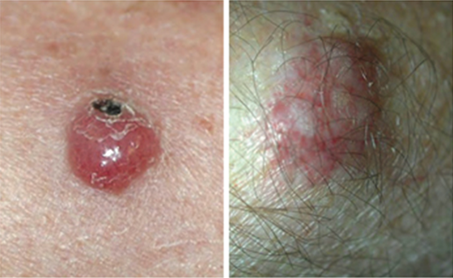
Diagnose Merkelzell-Karzinom
Sentinel-Lymphknoten-Biopsie
Eine Sentinel-Lymphknoten-Biopsie (SLNB) ist eine diagnostische Untersuchung, bei der ein bis drei relevante („drainierende”) Lymphknoten aus der dem Primärtumor am nächsten liegenden Lymphknotenstation identifiziert und operativ entfernt werden. Im Anschluss werden die entfernten Lymphknoten mikroskopisch auf das Vorhandensein von Krebszellen untersucht. Diese Technik wird beim Merkelzell-Karzinom routinemäßig empfohlen, um festzustellen, ob bereits eine Ausbreitung des Tumors über die Lymphbahn auf die regionären Lymphknoten stattgefunden hat. Dies ist ein sehr wichtiger Faktor für die Prognose des Patienten.
Wie läuft eine Sentinel-Lymphknoten-Biopsie ab?
- An der Stelle des Primärtumors wird eine radioaktive Substanz (Tracer) und / oder ein blauer Farbstoff eingespritzt.
- Die eingespritzten Substanzen folgen dem gleichen Weg über die Lymphgefäße über den sich auch Krebszellen ausbreiten würden und sammeln sich anschließend im Sentinel-Lymphknoten. Dies ist der erste drainierende Lymphknoten in der regionären Lymphknotenstation. (Wenn z.B. ein Merkelzell-Karzinom an der rechten oberen Extremität aufgetreten ist, dann wird der Sentinel-Lymphknoten in der Regel in der rechten Axilla detektiert)
- Mit einem spezielles Instrument, das den eingespritzten Tracer erkennt, wird der Weg vom Primärtumor bis zum Sentinel-Lymphknoten detektiert.
- Der Sentinel-Lymphknoten wird operativ entfernt und mikroskopisch auf das Vorhandensein von Krebszellen untersucht. Wenn in der mikroskopischen Untersuchung Krebszellen des Merkelzell-Karzinoms gefunden werden, werden die gesamten benachbarten Lymphknoten der entsprechenden Lymphknotenstation operativ entfernt (Lymphadenektomie) und / oder mittels Strahlentherapie behandelt.
- Das diagnostische Verfahren der Sentinel-Lymphknoten-Biopsie ist minimal invasiv mit einem geringen operativen Risiko. Eine Sentinel-Lymphknoten-Biopsie wird unteranderem beim Melanom und beim Brustkrebs standartmäßig durchgeführt.
Die Vorteile der Sentinel-Lymphknoten-Biopsie
- durch die Untersuchung wird die Region identifiziert, in der der Sentinel-Lymphknoten liegt.
- es ist ein guter prognostischer Marker: Bei einem negativen Sentinel-Lymphknoten beträgt die 5-Jahres-Überlebensrate 80 Prozent. Bei einem positiven Sentinel-Lymphknoten (= Tumorzellen im Sentinel-Lymphknoten) liegt die 5-Jahres-Überlebensrate bei ungefähr 50 Prozent.
- Hilft bei der Entscheidung, ob weitere, benachbarte Lymphknoten operativ entfernt werden sollen (komplette Lymphadenektomie) und ob eine zusätzliche Strahlentherapie nötig ist.
Stadieneinteilung des Merkelzell-Karzinoms
Es gibt keine allgemeingültige Stadieneinteilung für das Merkelzell-Karzinom. Häufig wird die folgende Tabelle zur Bestimmung des Stadiums des Merkelzell-Karzinoms verwendet:
Beim Merkelzell-Karzinom treten die meisten metastatischen Absiedlungen innerhalb der ersten zwei Jahren nach Diagnose des Primärtumors auf. Da Merkelzell-Karzinome häufig lymphogen (über die Lymphbahn) metastasieren, wird in der Regel nach Exzision des Primärtumors eine Sentinel-Lymphknoten-Biopsie (SLNB) durchgeführt. In etwa 30 Prozent der Fälle ist bereits eine mikrometastatische Absiedlung erfolgt, was mit einer schlechteren Prognose einhergeht. Unter Berücksichtigung des Lymphknotenstatus wird in Zukunft sehr wahrscheinlich eine verbesserte Prognoseeinteilung und eine modifizierte Klassifikation sowie Stadieneinteilung möglich sein.
Behandlung des Merkelzell-Karzinoms
Grundsätzlich hängt die Behandlung des Merkelzell-Karzinoms von dem Stadium der Erkrankung ab. Wie bei anderen Krebserkrankungen auch gibt es drei wichtige Behandlungen für das Merkelzell-Karzinom. An erster Stelle stehen die chirurgische Behandlung des Primärtumors und die Durchführung der Sentinel-Lymphknoten-Biopsie sowie ggf. die operative Entfernung weitere Lymphknoten. An zweiter Stelle steht die Strahlentherapie und an dritter Stelle die systemische Tumortherapie (Immuntherapie, Chemotherapie).
In allen Stadien des Merkelzell-Karzinoms wird die vollständige Exzision des Primärtumors mit anschließender pathologischer Untersuchung empfohlen. Aufgrund der großen Neigung zu postoperativen Lokalrezidiven wird die primäre Exzision mit einem großen Sicherheitsabstand (3cm zu allen Seiten) unter Berücksichtigung von funktionellen und kosmetischen Gesichtspunkten empfohlen. Wenn bereits Absiedlungen des Merkelzell-Karzinoms in einem oder mehreren Lymphknoten nachgewiesen wurden, sollten diese ebenfalls chirurgisch entfernt und / oder bestrahlt werden. Hierdurch wird das Risiko eines Rezidivs in der betroffenen Region verringert. Grundsätzlich ist es wichtig, dass eine Sentinel-Lymphknoten-Biopsie bei allen Patienten mit einem Merkelzell-Karzinom durchgeführt wird, auch bei sonographisch unauffälligem Lymphknotenstatus. Durch das Ergebnis der Sentinel-Lymphknoten-Biopsie lässt sich eine bessere Aussage über die Prognose machen und die Notwendigkeit weiterer Untersuchungen bestimmt werden. Wenn bereits eine Absiedlung des Merkelzellkarzinoms im Sentinel-Lymphknoten nachgewiesen wurde, sollte eine vollständige Lymphadenektomie (Entfernung aller Lymphknoten der Lymphknotenstation) und / oder eine adjuvante Strahlung der jeweiligen Lymphknotenregion folgen. Bei erhöhtem Risiko für ein Rezidiv (z.B. bei großem Primärtumor, unvollständiger Exzision, immunsupprimierten Patienten usw.) wird in der Regel eine postoperative Strahlentherapie im Bereich des Primärtumors empfohlen. Insgesamt ist das Merkelzell-Karzinom strahlensensibel und die lokale Rezidivrate nach der Operation kann durch eine lokoregionäre adjuvante Strahlentherapie im Bereich der Operationsnarbe (mit einem Sicherheitsabstand von 3 cm) sowie der regionalen Lymphknotenstation reduziert werden. Eine Immuntherapie oder Chemotherapie sind in der Regel für Patienten mit Fernmetastasen (z.B. in der Leber, Lunge, Knochen usw.) vorbehalten.
Herausforderungen in der Diagnose und Behandlung
Es gibt mehrere Herausforderungen bei der Diagnose und Behandlung dieser bösartigen Krebserkrankung. Merkelzell-Karzinome werden häufig von Patienten und Ärzten als gutartige Hautveränderungen eingeschätzt. In der Tat werden 58 Prozent der Merkelzell-Karzinome zum Zeitpunkt der Probebiopsie als gutartige Hautveränderungen von den Ärzten eingeschätzt. Am häufigsten wird die Verdachtsdiagnose einer Zyste oder einer Follikulitis gestellt.
Im Gegensatz zu anderen Hautkrebsarten ist es für das Merkelzell-Karzinom nicht ungewöhnlich, dass zum Zeitpunkt der Diagnose bereits eine Lymphknotenmetastase vorliegt. Dies kann bereits sein, auch wenn die Lymphknoten in der körperlichen Untersuchung nicht auffällig oder vergrößert erscheinen. Selbst bei Patienten mit einem klinisch kleinen Merkelzell-Karzinom besteht eine 30-prozentige Wahrscheinlichkeit, dass sich zum Zeitpunkt der Erstdiagnose das Merkelzell-Karzinom bereits lymphogen ausgebreitet hat. Im Vergleich hierzu beträgt die Wahrscheinlichkeit einer Lymphknotenmetastase bei einem Melanom mit einer mittleren Tumordicke zum Zeitpunkt der Diagnose nur ein Prozent.
Eine Sentinel-Lymphknoten-Biopsie (SLNB) ist eine diagnostische Untersuchung, bei der ein bis drei relevante („drainierende”) Lymphknoten aus der dem Primärtumor am nächsten liegenden Lymphknotenstation identifiziert und operativ entfernt werden. Im Anschluss werden die entfernten Lymphknoten mikroskopisch auf das Vorhandensein von Krebszellen untersucht (Siehe SLNB-Abschnitt). Diese Technik wird beim Merkelzell-Karzinom routinemäßig empfohlen, um festzustellen, ob bereits eine Ausbreitung des Tumors auf die Lymphknoten stattgefunden hat. Dies ist ein sehr wichtiger Faktor für die Prognose des Patienten.
Obwohl das Merkelzell-Karzinom als chemosensitiv gilt, gibt es bisher keine evidenzbasierten, standardisierten Chemotherapien. Aufgrund der biologischen Ähnlichkeit des Merkelzell-Karzinoms mit dem kleinzelligen Lungenkarzinom wurden in der Vergangenheit Chemotherapie eingesetzt, die beim kleinzelligen Lungenkarzinom als Einzeltherapie oder Kombinationstherapie etabliert sind. Durch die sehr toxischen Therapieschemen sprechen bis zu 70 Prozent der Patienten zunächst gut auf die Therapie an, jedoch nur für eine kurze Zeit und eine Verlängerung der Überlebenszeit konnte nicht gezeigt. Eine Chemotherapie wird dem Patienten bei einem metastasierten Merkelzell-Karzinom mit Organmetastasen unter einem palliativen Ansatz angeboten. Besonders bei älteren Patienten müssen diese jedoch aufgrund der Toxizität der Therapien und den Vorerkrankungen (verminderte Nieren- und Leberfunktion, Herzschwäche usw.) in angepasster Dosierung gegeben werden. Gut verträgliche Monotherapien sind Etoposid oder Anthracycline ein. Im Jahr 2016 konnten erste klinische Studien ein gutes Therapieansprechen des metastasierten Merkelzell-Karzinoms unter einer Immuntherapie mit einem Anti-PD-L1- und Anti-PD-1-Antikörper zeigen. Aktuell sind die Immuntherapie (Anti-PD-L1- und Anti-PD-1-Antikörper) trotz der guten Datenlage bisher in Deutschland noch nicht für das metastasierte Merkelzellkarzinom zugelassen. Im Oktober 2016 wurden im Lancet Oncology (einer wissenschaftlichen Fachzeitschrift) Ergebnisse einer Phase-II-Studie mit 88 Patienten mit einem metastasierten Merkelzell-Karzinom veröffentlicht. Basierend auf diesen Daten wurde von der US-amerikanischen Food and Drug Administration (FDA) im November 2016 ein Eilantrag für den Anti-PD-L1-Antikörper Avelumab verabschiedet, um eine schneller Zulassung zu ermöglichen. Ein solcher Eilantrag kann nur bei Medikamenten gestellt werden, durch die ein großer Fortschritt in der Behandlung einer bestimmten Erkrankung in Studien gezeigt werden konnte. Zudem dürfen keine therapeutischen Alternativen zur Verfügung stehen.
Insgesamt zeigen sich unter der Behandlung mit Anti-PD-L1- und Anti-PD-1-Antikörpern beim metastasierten Merkelzell-Karzinoms eine bessere Verträglichkeit (weniger Nebenwirkungen) und ein längeres Tumoransprechen im Vergleich zu den bisherigen Chemotherapien.

