Carcinoma de Células Escamosas
O segundo tipo de câncer de pele mais comum
250 mil norte-americanos
O número de diagnósticos anuais de carcinoma de células escamosas (CEC) é estimado em 450 mil. É o segundo tipo de câncer de pele mais comum (depois do carcinoma basocelular).
Esta forma de neoplasia cutânea surge nas células escamosas, que constituem a maior parte das camadas superiores da pele (epiderme). Os carcinomas de células escamosas podem ocorrer em todas as partes do corpo, incluindo as membranas mucosas e genitais, embora se desenvolvam mais em áreas constantemente expostas ao Sol, como braços, pernas, pescoço, rosto e couro cabeludo. Com frequência, a pele nessas regiões apresenta sinais de dano solar, como enrugamento, mudanças na pigmentação e perda de elasticidade.
Quem pode desenvolver
Pessoas com pele e cabelos claros e olhos azuis, verdes e acinzentados estão no grupo de maior risco de desenvolver a doença. Mas qualquer indivíduo com um histórico de frequente exposição ao Sol tem um risco elevado de desenvolver a doença. Aqueles que ocupam cargos que demandam atividades externas ou permanecem por muito tempo debaixo do Sol estão em situação perigosa. Qualquer pessoa que já desenvolveu carcinoma basocelular está mais propensa a desenvolver câncer de células escamosas, assim como os indivíduos que possuem condições hereditárias que deixam a pele mais susceptível aos raios UV – como o xeroderma pigmentoso.
O carcinoma de células escamosas é duas vezes mais frequente em homens do que em mulheres. A doença raramente se manifesta antes dos 50 anos, sendo mais diagnosticada após os 70 anos.
Grande parte dos cânceres de pele em afro-americanos são carcinomas de células escamosas, que crescem geralmente em locais com inflamações cutâneas pré-existentes ou queimaduras. Apesar de pessoas com pele mais escura terem menos chances de desenvolverem câncer de pele do que indivíduos de pele clara, é essencial que tenham o hábito de se proteger do Sol.
Causas
Exposição crônica à luz solar causa a maioria dos casos de carcinoma de células escamosas. O uso frequente de câmaras de bronzeamento artificial também multiplica o risco de a doença se desenvolver; pessoas que se bronzeiam artificialmente têm 2,5 mais chances de desenvolver carcinoma de células escamosas do que aquelas que não realizam o procedimento. Por outro lado, feridas na pele também são causas importantes do problema. O câncer pode aparecer em queimaduras, cicatrizes, úlceras, feridas mais antigas e em partes do corpo previamente expostas a raios X ou a produtos químicos (como os feitos à base de petróleo e arsênio).
O carcinoma também pode ser desenvolvido a partir de infecções crônicas e inflamações na pele. Além disso, HIV e outras doenças imunodeficientes, quimioterapia, drogas antirrejeição utilizadas em transplantes de órgãos, e até mesmo exposição excessiva à luz solar tornam o sistema imunológico mais fraco, o que diminui a resistência a doenças e aumenta o risco de desenvolver câncer de pele.
Ocasionalmente, os carcinomas de células escamosas surgem de forma espontânea onde aparentemente existe apenas pele saudável. Alguns pesquisadores pensam que a tendência a desenvolver esse câncer possa ser hereditária.
Pré-cânceres: muitas vezes, o primeiro passo
Certas lesões pré-cancerígenas ou pré-cânceres, muitas delas resultantes do dano solar cumulativo, podem ser associadas ao desenvolvimento futuro do carcinoma de células escamosas.
Ceratoses Actínicas/Solares
Estas lesões ásperas, descamativas, pouco elevadas, variando de coloração marrom para vermelho e de 1 mm até 1 polegada de diâmetro, são encontradas em áreas do corpo expostas ao Sol. Na maioria das vezes identificadas em pessoas mais velhas, elas podem ser o primeiro passo em direção ao carcinoma de células escamosas. Alguns especialistas até consideram as ceratoses como uma forma inicial de carcinoma CEC. Entre 2% e 10% das ceratoses não tratadas viram carcinomas CECs mais tarde, segundo alguns estudos. Entre 40% e 60% dos casos desse tipo de câncer começam a partir de uma ceratose não tratada.
Queilite actínica
Essa forma clínica de ceratose actínica ocorre muitas vezes no lábio inferior, tornando-o seco, rachado, fino, pálido ou branco. Porque o lábio inferior? Porque ele recebe mais exposição solar do que o lábio superior. Se não tratado de forma imediata, a queilite actínica pode levar ao carcinoma escamocelular no lábio.
Leucoplasia
Surgem nas membranas mucosas. São manchas brancas na língua, gengivas, bochechas ou em outras regiões dentro da cavidade oral e que têm o potencial de se transformar em carcinoma de células escamosas. As leucoplasias podem aparecer a partir de irritações crônicas, como consumo de álcool ou tabaco, ou em arestas dos dentes e dentaduras. Podem ainda ser originadas a partir do hábito de morder a parte interna do lábio; entretanto, na maioria das vezes, são causadas pelo Sol.
Doença de Bowen
A doença de Bowen é considerada um estágio prematuro e não invasivo do carcinoma de células escamosas. Aparece como uma persistente mancha marrom e/ou vermelha, que talvez seja confundida com psoríase ou eczema. Caso não seja tratada, pode invadir estruturas mais profundas do corpo. A doença é muitas vezes causada pela exposição aos raios solares ou ao arsênico, mas também outras substâncias químicas cancerígenas, radiações, questões genéticas e traumas podem estar relacionados. O Papilomavírus humano (HPV), altamente transmissível por contato sexual, foi documentado como uma das formas de a doença de Bowen afetar os genitais. A lesão pode ainda florescer nas membranas mucosas do nariz e boca, assim como na pele. Em 2006, o FDA aprovou a vacina de HPV para ser aplicada em mulheres de 9 a 26 anos. É considerada altamente efetiva na prevenção de HPV, reduzindo assim o risco de verrugas genitais e câncer cervical, além da doença de Bowen.
O que procurar
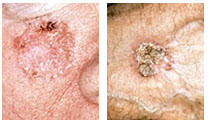
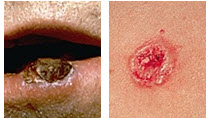
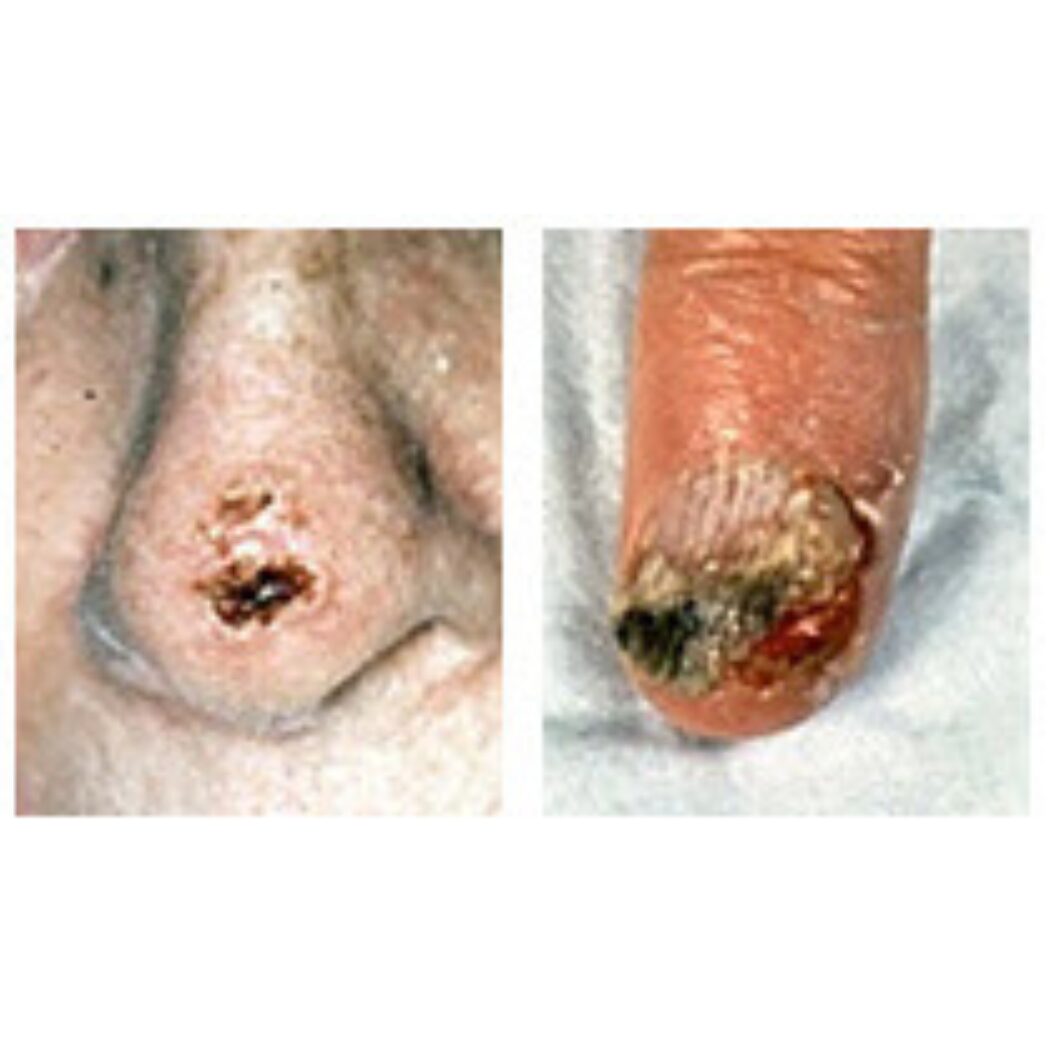
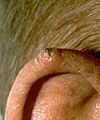
Carcinomas de células escamosas apresentam-se como machucados persistentes, ásperos, descamativos e espessos, que podem sangrar em caso de trauma local. Muitas vezes são parecidos com verrugas e, às vezes, assemelham-se a machucados abertos com bordas levantadas e crostosas.
Além dos sinais de carcinoma de células escamosas aqui apresentados, o médico deve ser consultado imediatamente caso haja qualquer mudança em lesões pré-existentes, machucados abertos que não se curam, ou desenvolvimento de novos tumores.
Opções de tratamento
Caso sejam detectados no estágio inicial e removidos rapidamente, os carcinomas de células escamosas causam danos mínimos e quase sempre são curáveis. Entretanto, se não tratados, os tumores podem, eventualmente, invadir os tecidos subjacentes e desfigurar o tecido cutâneo. Uma pequena porcentagem pode inclusive criar metástases e atingir outros órgãos, tornando-se fatal. Portanto, qualquer lesão suspeita deve ser examinada pelo médico imediatamente. Pequenas amostras (biópsias) serão examinadas em microscópio para concluir o diagnóstico. Se a existência de células cancerígenas for constatada, será necessário um tratamento.
Felizmente, existem várias maneiras de se erradicar o câncer de células escamosas. A escolha do tratamento é feita com base no tipo, tamanho, local e profundidade do tumor, assim como na idade do paciente e nas suas condições gerais de saúde.
O tratamento pode ser quase sempre feito no consultório médico ou numa clínica. Anestesia local é utilizada para os procedimentos. Na maioria das técnicas, qualquer tipo de desconforto ou dor é mínimo, e raramente os pacientes sentem muita dor depois.
Cirurgia de Mohs
Usando um bisturi ou uma cureta (um instrumento cortante, com a cabeça em forma de anel), o médico remove a parte visível do tumor com um corte fino em volta da área afetada. Essa camada é imediatamente examinada no microscópio. Se o tumor continuar presente na periferia ou na parte profunda do tecido, o procedimento é repetido até o último tecido retirado estar livre de células tumorais. A técnica de Mohs objetiva preservar grande parte dos tecidos saudáveis, reduzindo o índice de recorrência local, e tem a maior taxa de cura – entre 94% e 99% – de todos os tratamentos de carcinoma de células escamosas. É frequentemente utilizada em tumores recorrentes e mal delimitados, ou em áreas críticas: ao redor dos olhos, orelhas, lábios e nariz, assim como no pescoço, nas mãos e nos pés. Após a remoção do tumor, a ferida pode se curar naturalmente ou ser reconstruída por métodos de cirurgia plástica.
Cirurgia excisional
O médico utiliza um bisturi para remover todo o tecido maligno, e também uma borda de pele normal adjacente, como margem de segurança. A ferida em torno do local da cirurgia é fechada com suturas (pontos). O tecido retirado é em seguida enviado para um laboratório para ser observado em microscópio e verificar se todas as células cancerígenas foram removidas. O índice de cura dessa técnica fica em torno dos 92%, e cai para 77% no caso de tumores recorrentes.
Curetagem e Eletrodissecção (Eletrocirurgia)
O tumor é raspado com uma cureta, e o calor produzido por uma agulha eletrocauterizadora destrói as células malignas e controla o sangramento. Esse procedimento é geralmente repetido algumas vezes, com as camadas mais profundas dos tecidos sendo queimadas para assegurar que nenhuma célula tumoral permaneça na pele. A técnica tem taxas de cura semelhantes às da excisão cirúrgica para os carcinomas de células escamosas superficialmente invasivos que não tenham características de alto risco. Entretanto, não é considerada efetiva para carcinomas mais invasivos e agressivos ou para os casos de alto risco ou localizados em áreas críticas, como pálpebras, genitálias, lábios e orelhas.
Criocirurgia
O médico destrói o tumor congelando-o no tecido com nitrogênio líquido, utilizando um aplicador de algodão ou dispositivo spray. Não há cortes ou sangramentos e a anestesia não é necessária. O procedimento talvez tenha que ser repetido várias vezes na mesma sessão para garantir que todas as células malignas tenham sido destruídas. Após o procedimento, a área afetada descama e uma crosta se forma, caindo semanas depois. Vermelhidão, bolhas, edema e crostas podem ocorrer após o tratamento; em pacientes com pele mais escura, pode haver perda de pigmentação. Relativamente barata e fácil de administrar, a criocirurgia talvez seja a melhor opção para pacientes com desordens sanguíneas ou intolerância a anestesia. Porém, a taxa de cura é pequena comparada aos métodos cirúrgicos. Dependendo da especialidade do médico, o índice de cura após 5 anos pode ser igual ou maior a 95%, com carcinoma de células escamosas superficial; por outro lado, a criocirurgia não é tão usada hoje em dia para tratar cânceres mais invasivos, pois porções mais profundas do tumor podem não ser tratadas e porque, como recorrência, o tecido da cicatriz no local do procedimento pode escurecer.
Radiação
São aplicados raios X diretamente sobre o tumor, sem necessidade de anestesia ou corte. A destruição do tumor requer, geralmente, uma série de tratamentos, administrados várias vezes por um período de até quatro semanas, ou algumas vezes por dia durante um mês. As taxas de cura variam amplamente, entre 85% e 95%, e a técnica pode implicar problemas cosméticos e riscos radioativos, assim como várias consultas ao médico. Por causa desses fatores, esta terapia é indicada para tumores difíceis de tratar cirurgicamente, assim como para os casos em que a cirurgia não é recomendada.
Terapia Fotodinâmica
A terapia fotodinâmica pode ser especialmente útil em pacientes com tumores desenvolvidos na face ou no couro cabeludo. Um agente fotossensibilizante, como o ácido 5-aminolevulínico (5-ALA), é aplicado nas áreas afetadas no consultório médico e é absorvido pelas células normais da pele. No dia seguinte, o paciente retorna e as áreas medicadas são ativadas por luz forte. O tratamento seletivo destrói as células do carcinoma sem causar danos ao tecido normal, porém não tem aprovação ainda da FDA para tratar o carcinoma de células escamosas e, apesar de ser eficiente em tumores prematuros e não invasivos, as taxas de recorrência variam bastante (entre 0% e 52%), o que torna a técnica não recomendável para tumores mais profundos. Vermelhidão e edema são efeitos colaterais comuns. Após o tratamento, os pacientes ficam fotossensíveis localmente por 48 horas na área em que foi aplicado o 5-ALA e devem evitar o Sol.
Cirurgia a Laser
A camada externa da pele e quantidades variadas de pele mais profunda são removidas usando o laser de dióxido de carbono ou erbium YAG laser. O método não produz sangramentos e dá ao médico um bom controle sobre a profundidade de tecido removido. O procedimento estanca os vasos sanguíneos enquanto faz a remoção do tecido lesado, e é eficiente para aqueles que têm desordens sanguíneas, além de ser usado quando outros tratamentos falharam. Os riscos de cicatrizes e perda de pigmento são um pouco maiores do que em outras técnicas, e as taxas de recorrência são semelhantes às da terapia fotodinâmica. A técnica ainda não foi autorizada pelo FDA para tratar carcinoma de células escamosas.
Medicamentos tópicos
O Imiquimod e o 5-fluorocacil (5-FU), ambos aprovados pelo FDA para tratamento de queratoses actínicas e carcinoma basocelular, já foram testados em carcinomas de células escamosas superficiais. No tratamento da doença de Bowen, um tipo não invasivo de carcinoma escamocelular, os medicamentos funcionaram. Entretanto, carcinomas escamocelulares invasivos não devem ser tratados com 5-FU. Testes demonstraram que o Imiquimod até é um pouco mais eficiente em tumores invasivos, mas o FDA ainda não o aprovou para este propósito. O Imiquimod estimula o sistema imunológico a produzir interferon, uma substância química que ataca células pré-cancerígenas e cancerígenas.
O QUE NÃO PODE SER IGNORADO
O carcinoma de células escamosas geralmente permanece, por algum tempo, confinado na epiderme (camada mais superficial da pele). Entretanto, quanto mais esses tumores crescem, mais extenso se torna o tratamento. Eventualmente, eles penetram nas camadas internas do tecido cutâneo, o que pode levar a desfigurações graves e à perda de partes do corpo, como nariz, olhos e orelhas. Uma pequena porcentagem – estimada entre 2% e 10% – gera metástases em tecidos e órgãos distantes da área afetada pelo câncer. Quando isso acontece, os carcinomas de células escamosas tornam-se uma ameaça. Cerca de 2.500 mortes ocorrem todos os anos nos Estados Unidos.
As metástases surgem, na maioria das vezes, em áreas cutâneas com inflamações crônicas e também nas orelhas, nariz, lábios e em regiões mucosas, como boca, ânus, genitais e narinas, e também no revestimento dos órgãos internos.
A remoção dos tumores pode provocar algumas cicatrizes, pois grande parte das opções de tratamento envolve cortes. Essa situação é aceitável quando o câncer é pequeno, mas quando um tumor maior é removido, a reconstrução cirúrgica da pele é quase sempre necessária, o que requer a utilização de enxertos ou retalhos de pele.
QUANDO O CÂNCER É RECORRENTE
Qualquer pessoa que já tenha desenvolvido carcinoma de células escamosas tem maior chance de desenvolver outro tumor, especialmente na área previamente afetada ou ao redor dela. Isso geralmente ocorre porque a pele já sofreu danos irreversíveis causados pelo Sol. Essas recorrências normalmente ocorrem após dois anos da remoção cirúrgica. O carcinoma de células escamosas pode ressurgir até mesmo quando a primeira remoção foi feita com cuidado. Portanto, é fundamental que as áreas previamente afetadas sejam observadas com atenção, e que um médico seja consultado se qualquer alteração for notada. As partes do corpo mais propensas à recorrência são o nariz, os lábios e as orelhas.
Até mesmo sem nenhum sinal suspeito à vista, visitas regulares ao médico, com exame total do corpo, são essenciais no pós-tratamento. Se o câncer retornar, o médico deve indicar outro tipo de tratamento; alguns métodos, como a Cirurgia Micrográfica de Mohs, podem ser altamente efetivos para as recorrências do câncer.
Prevenindo o câncer de pele
Apesar de o carcinoma de células escamosas e outros cânceres de pele serem quase sempre curáveis quando detectados e tratados precocemente, a prevenção é a melhor alternativa. Tenha em mente os seguintes hábitos de exposição segura ao Sol em sua rotina de cuidados com a saúde:
- Procure ficar na sombra, especialmente entre 10 da manhã e 4 da tarde.
- Não se queime.
- Evite bronzear-se ou utilizar câmaras de bronzeamento artificial.
- Para proteger-se do Sol, vista-se com roupas adequadas e utilize chapéu de abas largas e óculos de Sol com filtros para radiação UV.
- Use um filtro solar de amplo espectro (UVA/UVB) FPS 15 ou superior todos os dias. Para atividades prolongadas ao ar livre, use um filtro solar resistente à água, de amplo espectro (UVA/UVB) com FPS 30 ou superior.
- Aplique 30 gramas (ou duas colheres) no corpo inteiro 30 minutos antes de sair ao ar livre. Reaplique a cada 2 horas ou depois de nadar ou suar em excesso.
- Mantenha os recém-nascidos longe do Sol. Filtros solares só podem ser utilizados em bebês maiores de 6 meses.
- Realize um autoexame da pele, da cabeça aos pés, a cada 6 meses.
- Consulte seu dermatologista todos os anos para que ele faça um exame completo da pele.
Revisores Médicos:
Perry Robins, MD. Alfred W. Kopf, MD. Ronald G. Wheeland, MD
Fotografias cortesia de:
William A. Crutcher, MD; Alfred W. Kopf, MD; Mark Lebwohl, MD; Ashfaq Marghoob, MD; Leonard J. Swinyer, MD
Tradução:
Sociedade Brasileira de Cirurgia Dermatológica (SBCD)
Revisão Médica da Tradução
Luciana Maluf Azevedo, MD (SBCD)
Uma publicação de The Skin Cancer Foundation
©1990. Revisado em 2010.
Impresso nos EUA