Kératose Actinique
Une lésion précancéreuse commune
La kératose actinique (KA) est la lésion précancéreuse la plus courante qui se forme sur la peau endommagée par une exposition chronique aux rayons ultraviolets (UV) du soleil et/ou d’un bronzage artificiel. La kératose solaire est un autre nom de la maladie.
Les KA résultent d’une exposition à long terme aux rayons ultraviolets (UV). Cela signifie que si vous avez déjà une KA, vous êtes susceptible de développer plus de kératoses actiniques à l’avenir. Cela vous expose à un risque plus élevé de cancer de la peau, car les KA peuvent se transformer en carcinome épidermoïde (CE), une forme courante et parfois invasive de la maladie.
À quoi ressemblent les kératoses actiniques ?
Les KA apparaissent souvent sous forme de petites plaques de peau sèches, squameuses ou croûtées. Elles peuvent être rouges, brun clair ou foncé, blanches, roses, de couleur chair ou une combinaison de couleurs, et sont parfois saillantes. En raison de leur texture rugueuse, les kératoses actiniques sont souvent plus faciles à repérer au toucher qu’à la vue.
Où apparaissent-elles ?
Les lésions apparaissent fréquemment sur les zones exposées au soleil telles que : visage, lèvres, oreilles, cuir chevelu, épaules, cou, et dos des mains et des avant-bras. Une autre forme de KA connue sous le nom de chéilite actinique apparaît sur la lèvre inférieure.
Dois-je m’inquiéter ?
Même si seulement 5 à 10 % des KA se transforment en cancer de la peau, la grande majorité des carcinomes épidermoïdes commencent comme des KA. C’est pourquoi il est préférable de jouer la carte de la sécurité et de consulter votre dermatologue si vous pensez avoir une KA.
Que dois-je savoir ?
- Les KA sont la preuve des dommages causés par le soleil. En avoir augmente votre risque de cancer de la peau à vie. Le fait d’avoir une KA signifie qu’il est probable que vous en ayez déjà développé davantage, et cela peut se traduire par un risque particulièrement élevé de développer un CE.
- Un CE non traité peut devenir invasif et même potentiellement mortel.
Je pense que j’ai une kératose actinique. Que dois-je faire ?
Si elles sont détectées tôt, les kératoses actiniques peuvent être traitées avant qu’elles ne se transforment en cancer de la peau.
Consultez votre dermatologue, qui pourra diagnostiquer avec précision la lésion et vous recommander un traitement efficace. Il est préférable de diagnostiquer et de traiter les KA précocement, avant qu’elles ne deviennent cancéreuses. Cela est particulièrement vrai pour les KA qui surviennent sur la tête ou le cou, où les cancers de la peau peuvent être plus agressifs.
Protégez-vous pour éviter de nouveaux dommages causés par le soleil. Recherchez de l’ombre et protégez votre peau contre l’exposition aux UV tous les jours, même par temps nuageux, en utilisant un écran solaire à large spectre et des vêtements, des chapeaux et des lunettes anti-soleil. Évitez complètement le bronzage artificiel et ne vous exposez pas à un coup de soleil.
Facteurs de risque de la kératose actinique
La kératose actinique (KA) est une lésion précancéreuse cutanée très courante. Comprendre vos facteurs de risque ainsi que les causes de la KA peut vous aider à l’empêcher de se développer. La conscience de votre risque de maladie vous aidera également à repérer précocement les KA, lorsqu’elles peuvent encore être aisément traitées. Si elles ne sont pas traitées, elles peuvent se transformer en carcinome épidermoïde, un type de cancer de la peau.
Ces facteurs augmentent vos risques
- Des antécédents d’exposition non protégée aux rayons ultraviolets (UV) du soleil ou de bronzage artificiel. Cela concerne les personnes qui travaillent à l’extérieur au soleil, les personnes avec un cuir chevelu chauve ou des cheveux clairsemés et celles qui ont eu des coups de soleil.
- La situation géographique : Plus vous vivez près de l’équateur, plus vous êtes susceptible d’avoir des KA.
- Un système immunitaire affaibli, en raison d’un état médical ou d’un traitement médicamenteux.
- Une peau claire : Bien que n’importe qui puisse développer des KA, elles surviennent beaucoup plus fréquemment chez les personnes à peau claire.
- Avoir plus de 40 ans : Les KA sont plus fréquentes chez les personnes âgées de 40 ans et plus.
Une exposition aux UV non protégée
L’exposition chronique non protégée aux rayons UV est la principale cause de kératose actinique. C’est pourquoi les KA apparaissent souvent sur les zones de la peau exposées au soleil.
Les dommages du soleil sur la peau sont cumulatifs. Cela signifie que plus vous passez de temps au soleil au fil des années (même pendant de brèves périodes), plus vos chances de développer une ou plusieurs KA sont élevées. Les rayons UV émis par les cabines de bronzage artificiel sont particulièrement dangereux car ils augmentent le risque de développer des KA et tous les types de cancer de la peau.
La situation géographique
Vivre dans un climat ensoleillé, près de l’équateur où les rayons UV sont forts la plupart de l’année, signifie une plus grande exposition aux effets néfastes du soleil. Ainsi, la probabilité de développer des KA est plus élevée pour les personnes vivant dans des régions proches de l’équateur.
Quel que soit le climat, quiconque passe beaucoup de temps à l’extérieur sans protection risque de développer une ou plusieurs KA. Même par temps couvert, environ 80 % des rayons UV peuvent traverser les nuages.
Un système immunitaire affaibli
Si votre système immunitaire est affaibli à la suite de traitements médicaux, y compris une chimiothérapie ou un traitement immunosuppresseur, ou si vous avez une pathologie telle qu’une leucémie, un lymphome ou le VIH qui réduit le fonctionnement immunitaire, votre risque de développer des KA est plus élevé. Une exposition étendue aux UV supprime le système immunitaire, réduisant sa capacité à réparer d’autres dommages.
Le type de peau
Bien que n’importe qui puisse développer des KA, les personnes à la peau claire (en particulier les personnes aux cheveux roux ou blonds, aux yeux bleus ou verts, ou dont la peau a des taches de rousseur ou qui brûle facilement) ont un risque plus élevé de développer des KA.
Avoir plus de 40 ans
Parce que les dommages causés par le soleil à la peau s’accumulent avec le temps, plus vous vivez longtemps, plus les dommages à vie sont importants. Cela explique pourquoi les KA sont de plus en plus fréquentes chez les personnes de plus de 40 ans.
Cependant, les KA se produisent également chez les jeunes adultes, en particulier les personnes à la peau claire et aux yeux clairs, et celles qui passent beaucoup de temps à l’extérieur.
Ce que vous pouvez faire
Soyez à l’affût : Effectuez des auto-examens mensuels et rendez visite à votre dermatologue tous les ans pour un examen professionnel approfondi de la peau.
Protégez-vous contre les rayons UV : Quel que soit votre type de peau, vous pouvez réduire votre risque de contracter des KA et un cancer de la peau en prenant des mesures de protection simples et intelligentes.
Les signes d'avertissement de la kératose actinique
La détection précoce d’une kératose actinique (KA) vous donne la possibilité de traiter la lésion et de prévenir le cancer de la peau avant son apparition. Lorsqu’elles sont diagnostiquées rapidement, presque toutes les kératoses actiniques peuvent être éliminées avec succès. Si elles ne sont pas traitées, certaines KA peuvent évoluer vers un carcinome épidermoïde (CE).
COMMENT REPÉRER LES KÉRATOSES ACTINIQUES
TEXTURE ![]()
De plate à légèrement saillante, écailleuse, croûtée, rugueuse, parfois avec une forme de corne ou de bosse en relief.
COULEUR ![]()
Rouge, beige, rose, couleur chair, marron ou argenté.
TALLE ![]()
Les dimensions peuvent aller d’une tâche minuscule jusqu’à 2,5 cm de diamètre.
ZONE ![]()
Souvent sur les zones exposées aux ultraviolets (UV), telles que visage, lèvres, oreilles, cuir chevelu, épaules, cou, dos des mains et des avant-bras. La chéilite actinique est une variante de la KA qui apparaît sur la lèvre inférieure.
Les KA sont souvent plus facilement repérées au toucher qu’à la vue. La peau peut être sèche et rugueuse au toucher, ou à vif, sensible et douloureuse, voire entraîner des démangeaisons avec une sensation de picotement ou de brûlure. Certaines KA présentent un aspect et des sensations enflammés. Dans de rares cas, elles peuvent saigner ou développer une plaie persistante, également appelée ulcération. Dans d’autres cas, elles vont et viennent au même endroit.
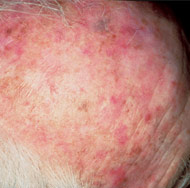
Plusieurs saillies rouges et croûtes beige foncé sur le front et le cuir chevelu.
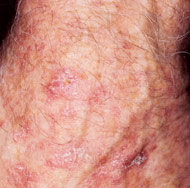
Taches épaisses, squameuses et rouges éparses sur le dos de la main.
Ce que vous pouvez faire
Si vous avez des antécédents d’exposition aux UV non protégés, si vous vivez dans un endroit ensoleillé ou si vous présentez d’autres facteurs de risque, soyez à l’affût de tout changement inhabituel de votre peau.
Examinez-vous de la tête aux pieds une fois par mois : Gardez un œil sur les taches ou lésions nouvelles ou en évolution qui persistent, grossissent ou saignent. Si vous remarquez des signes avant-coureurs, consultez un dermatologue. Apprenez à examiner votre peau ici.
Consultez votre dermatologue tous les ans pour un examen professionnel de la peau. Avoir un spécialiste compétent pour identifier et traiter les excroissances cutanées anormales est vital pour votre santé et votre bien-être. Toute personne atteinte de KA devrait être suivie par un dermatologue.
Adoptez des habitudes de protection solaire : Une stratégie de protection solaire complète est le moyen le plus efficace de réduire vos risques de développer des KA. Évitez toute exposition aux UV non protégée. Cherchez l’ombre, en particulier entre 10:00 h et 16:00 h, utilisez un écran solaire à large spectre (UVA)/UVB) et portez des vêtements de protection solaire, un chapeau à larges bords et des lunettes de soleil anti-UV.
Traitement de la kératose actinique
Réduisez votre risque de développer un cancer de la peau
Si vous avez une ou plusieurs kératoses actiniques (KA), c’est un signe de lésion cutanée qui laisse présumer un risque élevé de développer un cancer de la peau. Identifier et traiter ces lésions précancéreuses vous aide à réduire ce risque.
Vos options de traitement dépendent du nombre de lésions que vous avez, de leur emplacement, de votre âge et de votre état de santé général. Les options comprennent :
- des interventions chirurgicales
- des traitements topiques
- une thérapie photodynamique
- une thérapie combinée.
Interventions chirurgicales
La chirurgie est largement utilisée dans les cas où une personne présente une ou plusieurs lésions isolées. Il existe plusieurs façons d’éliminer la lésion cutanée par chirurgie, notamment :
- Peeling chimique : Le médecin applique un produit chimique sur le visage, provoquant le décollement des couches supérieures de la peau. La nouvelle peau repousse généralement en quelques semaines.
- Cryochirurgie : Le médecin applique de l’azote liquide pour geler le tissu, qui finit par tomber, permettant à une peau saine d’émerger.
- Curetage et dessiccation : Le médecin gratte ou rase la lésion, puis utilise la chaleur ou un agent chimique pour détruire les cellules de KA restantes et arrêter tout saignement.
- Chirurgie au laser : Le médecin applique un faisceau laser pour vaporiser la lésion de KA.
Traitements topiques
Les crèmes, gels et solutions topiques sont prescrits chez les patients atteints de kératoses actiniques nombreuses ou répandues. Le médecin applique ces crèmes et gels directement sur les zones cutanées touchées pour traiter les lésions visibles et invisibles avec un risque minimal de cicatrices.
Médicaments approuvés aux États-Unis
5-fluorouracile (Carac®, Efudex®, Fluoroplex®)
Diclofénac (Solaraze®) et acide hyaluronique
Imiquimod (Aldara®, Zyclara®)
Tirbanibulin (Klisyri®)
Thérapie photodynamique
Pour les KA généralisées situées sur le visage et le cuir chevelu, un agent topique photosensible est appliqué pendant une période de temps suivie d’une exposition à la lumière bleue ou rouge pour tuer les cellules cancéreuses. La thérapie photodynamique (PDT) est particulièrement efficace en tant que traitement unique pour détruire les lésions sans nuire aux tissus sains.
Thérapies combinées
Les médecins peuvent associer des thérapies pour appliquer des schémas thérapeutiques, y compris
- la cryochirurgie et la PDT
- la cryochirurgie et un traitement topique
- des traitements topiques et la PDT
Certaines de ces thérapies combinées peuvent augmenter la photosensibilité. Assurez-vous de vérifier auprès de votre dermatologue et veillez particulièrement à protéger votre peau des rayons UV pendant et après le traitement.
Après le traitement, effectuez des auto-examens et rendez visite à votre dermatologue aux intervalles recommandés pour dépister les KA et rechercher les cancers de la peau.
Revu par :
Dr Leonard Goldberg
Dr Mark Lebwohl
Dernière révision : Mai 2019
Dernière mise à jour : 2020
