Le Carcinome Épidermoïde
Le deuxième cancer de la peau le plus courant
Le carcinome épidermoïde (CE) de la peau, également appelé carcinome spinocellulaire, est la deuxième forme la plus courante de cancer de la peau, caractérisée par une croissance anormale et accélérée des cellules squameuses. Lorsqu’ils sont détectés tôt, la plupart des CE sont curables.
Le CE de la peau est également connu sous le nom de carcinome épidermoïde cutané (CEC). L’ajout du mot « cutané » l’identifie comme un cancer de la peau et le différencie des cancers épidermoïdes pouvant survenir à l’intérieur du corps, dans des endroits comme la bouche, la gorge ou les poumons.
Qu’est-ce qu’une cellule squameuse ?
C’est l’un des trois principaux types de cellules de la couche supérieure de la peau (épiderme), les cellules squameuses sont des cellules qui se détachent à mesure que de nouvelles se forment.
Le CE se produit lorsque les dégradations de l’ADN causés par l’exposition aux rayons ultraviolets ou à d’autres agents nocifs déclenchent des changements anormaux dans les cellules squameuses.
À quoi ressemble un CE ?
Les CE peuvent apparaître comme des plaques rouges squameuses, des plaies ouvertes, une peau rugueuse, épaissie ou ressemblant à des verrues, ou des excroissances en relief avec une dépression centrale. Parfois, les CE peuvent former une croûte, des démangeaisons ou des saignements. Les lésions surviennent généralement au niveau des zones du corps exposées au soleil.
Les CE peuvent également survenir dans d’autres zones du corps, y compris les organes génitaux.
Les CE sont différents pour tout le monde.
À quel point le CE est-il dangereux ?
Alors que la majorité des CE peuvent être traités facilement et avec succès, si on les laisse se développer, ces lésions peuvent devenir défigurantes, dangereuses et même mortelles. Les CE non traités peuvent devenir invasifs, se développer dans des couches plus profondes de la peau et se propager à d’autres parties du corps.
C’EST UN FAIT
90 % des cancers de la peau hors mélanome (principalement les CBC et les CE) sont associés à une exposition aux rayons UV du soleil.
Signes précurseurs du carcinome épidermoïde
Lorsqu’ils deviennent plus avancés, ces cancers de la peau peuvent devenir dangereux.
Le CE de la peau peut se développer n’importe où sur le corps, mais se trouve le plus souvent sur les zones exposées aux rayons ultraviolets (UV) comme le visage, les lèvres, les oreilles, le cuir chevelu, les épaules, le cou, le dos des mains et les avant-bras. Les CE peuvent se développer au niveau de cicatrices, de plaies cutanées et d’autres zones de lésions cutanées. La peau qui les entoure présente généralement des signes de dommages causés par le soleil tels que des rides, des changements de pigments et une perte d’élasticité.
Les CE peuvent apparaître sous forme de plaques épaisses, rugueuses et squameuses pouvant former une croûte ou des saignements. Ils peuvent également ressembler à des verrues ou à des plaies ouvertes qui ne guérissent pas complètement. Parfois, les CE apparaissent comme des excroissances qui sont surélevées sur les bords avec une zone inférieure au centre qui peut saigner ou démanger.
Images de CE
Les photos suivantes illustrent les signes précurseurs de CE à surveiller :
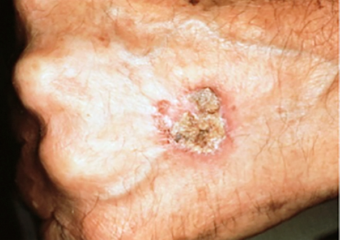
Une tache rouge persistante et squameuse avec des bords irréguliers qui parfois forme une croûte ou saigne.
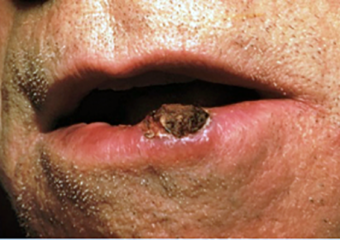
Une croissance élevée avec une dépression centrale qui saigne parfois. Il peut grossir rapidement.
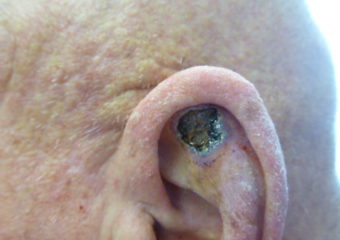
Une plaie ouverte qui saigne, forme une croûte et persiste plusieurs semaines.
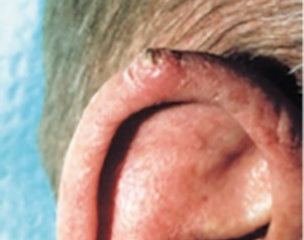
Une croissance en forme de verrue qui forme une croûte et saigne parfois.
Garder à l’esprit que les CE peuvent également être différents des descriptions ci-dessus. Si vous remarquez quelque chose d’inhabituel, comme une plaie qui ne guérit pas ou un nouvel emplacement suspicieux, faites une consultation avec le dermatologue.
Ce que vous pouvez faire
- Soyez à l’affût: portez une attention particulière à tout site préalablement traité, notez les changements et consultez votre dermatologue.
- Examinez-vous de la tête aux pieds: recherchez de nouvelles lésions ou changement en cours qui évoluent, saignent ou ne guérissent pas. Apprenez à examiner votre peau.
- Consultez votre dermatologue tous les ans pour un examen professionnel de la peau. Les auto-examens ne remplacent pas un spécialiste qualifié pour identifier et traiter les excroissances cutanées anormales.
- Assurez un suivi: Si vous avez déjà eu un carcinome basocellulaire ou un carcinome épidermoïde, ou une lésion précancéreuse comme la kératose actinique, assurez-vous de consulter votre médecin aux intervalles recommandés.
- Protégez-vous du soleil tous les jours de l’année : évitez l’exposition sans protection aux UV, recherchez l’ombre, surtout lorsque le soleil est le plus fort et utilisez un écran solaire à large spectre, un chapeau à larges bords et des lunettes de soleil anti-UV.
Facteurs de risque du carcinome épidermoïde
Le carcinome épidermoïde (CE) de la peau est causé par des dégradations à l’ADN qui conduisent à des changements anormaux (mutations) dans les cellules squameuses de la couche la plus superficielle de la peau.
Comprendre ce qui cause ces dommages et les facteurs qui augmentent votre risque de développer un CE peut vous aider à détecter la maladie précocement ou à l’empêcher de se produire en premier lieu.
Ces facteurs augmentent les risques de CE :
- Exposition aux UV du soleil ou bronzage artificiel.
- Un système immunitaire affaibli
- Antécédents de cancer de la peau.
- Âge supérieur à 50 ans : la plupart des CE apparaissent chez les personnes de plus de 50 ans.
- Peau claire : les personnes à peau claire sont plus à risque.
- Le sexe
- Les états de santé sensibles au soleil, y compris xeroderma pigmentosum.
- Les signes précancéreux cutanés, y compris la kératose actinique.
- Un système immunitaire affaibli
- Un antécédent de papillomavirus humain (HPV)
L’exposition aux UV
Presque tous les CE surviennent sur des parties du corps excessivement exposées au soleil. Une exposition au soleil occasionnelle prolongée et intense, qui entraîne des coups de soleil, tout comme une exposition cumulative au soleil tout au long de votre vie sont les principales causes de lésions cutanées pouvant entraîner des CE.
Plus on passe de temps au soleil, en vacances à la plage ou lors la promenade du chien, plus on est susceptible de développer un CE. Pour les professions nécessitant de longues heures à l’extérieur ou les loisirs au soleil, le risque augmente encore plus.
Heureusement, l’exposition aux UV est un facteur de risque contrôlable.
Un antécédent de bronzage artificiel
Les lits de bronzage émettent des rayons UV dangereux et augmentent le risque de développer un CE. Les personnes qui ont déjà bronzé artificiellement ont un risque accru de 67 % de développer un CE.
Au cours des 30 dernières années, le nombre de femmes de moins de 40 ans ayant reçu un diagnostic de CE a augmenté régulièrement, une statistique que les experts estiment également liée au bronzage intérieur.
Un système immunitaire affaibli
Si votre système immunitaire est affaibli ou appauvri, vous êtes plus susceptible de développer un CE que les personnes dont le système immunitaire est sain. Cela comprend les personnes souffrant de problèmes de santé qui réduisent la fonction immunitaire, y compris celles atteintes du VIH, celles qui reçoivent une chimiothérapie pour traiter le cancer et celles qui utilisent des médicaments immunosuppresseurs pour des maladies auto-immunes. Pour les receveurs de transplantation d’organes sous médicaments anti-rejets immunosuppresseurs, le risque augmente considérablement : les patients transplantés sont environ 100 fois plus susceptibles de développer un CE.
Des antécédents de cancer de la peau
Si vous avez déjà eu un CE, vous risquez d’en développer d’autres au fil des ans, que ce soit dans la même zone ou ailleurs sur le corps. Vous avez aussi un risque accru de développer d’autres types de cancer de la peau, tel qu’un carcinome basocellulaire (CBC) ou un mélanome.
Avoir plus de 50 ans
En vieillissant, on accumule l’exposition au soleil et les dommages causés par le soleil, ce qui augmente votre risque de développer un CE.
Les peaux claires
Toutes les personnes ayant des antécédents d’exposition au soleil ou de bronzage artificiel peuvent développer un CE. Cependant, les personnes à la peau claire, aux cheveux blonds ou roux, aux yeux bleus, verts ou gris, ou à la peau avec taches de rousseur ou qui brûle plus facilement sont les plus à risque.
La menace d’un cancer de la peau existe toujours pour les personnes aux peaux plus foncées, et il leur est absolument essentiel de se protéger du soleil. En réalité, la majorité des cancers de la peau chez les populations afro-américaines sont des CE, survenant souvent dans des zones où des affections cutanées ou des inflammations antérieures se sont produites. Récemment, le nombre de nouveaux CE diagnostiqués chez les populations hispaniques a également augmenté.
Le sexe
Les carcinomes épidermoïdes surviennent au moins deux fois plus fréquemment chez l’homme que chez la femme. Ceci est attribué à des niveaux cumulatifs plus importants d’exposition au soleil chez les hommes.
Les états de santé sensibles au soleil
Les personnes atteintes de xeroderma pigmentosum (une maladie rare qui rend la peau moins capable de réparer les dommages à l’ADN causés par le soleil) ou d’autres conditions de photosensibilité telles que l’éruption polymorphe à la lumière ou l’urticaire solaire ont un risque élevé de lésions cutanées, de CE et d’autres cancers de la peau.
Les lésions précancéreuses
Certaines excroissances précancéreuses, résultant souvent de dommages cumulatifs liés au soleil, sont liées au CE.
- De 40 à 60 pour cent de tous les CE commencent comme une lésion précancéreuse non traitée connue sous le nom de kératose actinique (KA). Selon des études, entre 2 et 10 pour cent des KA non traités évoluent en CE, parfois en l’espace de seulement deux ans.
- La chéilite actinique survient le plus souvent sur la lèvre inférieure, la rendant sèche, craquelée, squameuse et pâle ou blanche. Si elle n’est pas traitée rapidement, la chéilite actinique présente un risque accru de se transformer en carcinome épidermoïde invasif.
- Les leucoplasies sont des taches blanches sur la langue, les lèvres, les gencives, les joues ou d’autres endroits à l’intérieur de la bouche qui peuvent potentiellement se transformer en carcinome épidermoïde. Ils peuvent être engendrés par des sources d’irritation chronique, comme la consommation régulière d’alcool ou de tabac, ou par des aspérités sur les dents ou les prothèses dentaires. Les leucoplasies sur les lèvres résultent principalement des dommages causés par le soleil.
- La maladie de Bowen (également connue sous le nom de carcinome épidermoïde in situ) est considérée comme un stade précoce et non invasif du CE. Elle se présente sous la forme d’une tache squameuse rouge-brun persistante qui peut ressembler à de l’eczéma. Si elle n’est pas traitée, elle peut pénétrer plus profondément et devenir un CE totalement invasif. La maladie de Bowen sur la peau est le plus souvent causée par l’exposition au soleil, mais les radiations, les cancérogènes chimiques tels que l’arsenic, la génétique et les traumatismes peuvent également jouer un rôle.
Les papillomavirus humain (PVH)
Les PVH, qui peuvent survenir dans les muqueuses du nez et de la bouche ainsi que sur la peau, ont été documentés comme une cause de la maladie de Bowen sur les organes génitaux.
Le traitement du carcinome épidermoïde
Options efficaces pour CE précoce
La plupart des carcinomes épidermoïdes (CE) de la peau peuvent être guéris lorsqu’ils sont détectés et traités de façon précoce. Le traitement doit avoir lieu dès que possible après le diagnostic, car les CE de la peau plus avancés sont plus difficiles à traiter et peuvent devenir dangereux, se propageant aux ganglions lymphatiques locaux, aux tissus éloignés et aux organes.
Dans le cas d’un diagnostic de CE qui ne s’est pas propagé, il existe plusieurs traitements efficaces qui peuvent généralement être effectués en ambulatoire.
Demandez à votre médecin de vous expliquer les options qui pourraient vous convenir le mieux. Consultez notre glossaire des traitements (en anglais uniquement) pour plus d’informations.
- La chirurgie d’exérèse
- La chirurgie de Mohs
- Le curetage et l’électrodésiccation (électrochirurgie)
- La radiothérapie
- La thérapie photodynamique
- La cryochirurgie
- La chirurgie laser
- Les médicaments topiques
La chirurgie d’exérèse
Comment ça fonctionne
À l’aide d’un scalpel, le chirurgien enlève la tumeur entière avec une « marge de sécurité » des tissus environnants et l’envoie à un laboratoire hors site pour analyse. La marge de peau enlevée dépend de l’épaisseur et de l’emplacement de la tumeur. Si le laboratoire trouve des cellules cancéreuses au-delà des marges, d’autres interventions chirurgicales peuvent être effectuées à une date ultérieure jusqu’à ce que les marges soient exemptes de cancer.
Dans quelle situation
Pour les petits CE précoces qui ne se sont pas propagés, la chirurgie d’exérèse est souvent le seul traitement requis.
La chirurgie de Mohs
Comment ça fonctionne
La chirurgie de Mohs est réalisée au cours d’une seule visite, par étapes. Le chirurgien enlève la tumeur visible et une très petite marge de tissu autour et sous le site tumoral. Le chirurgien code le tissu en couleur et dessine une carte en corrélation avec le site chirurgical du patient. Dans un laboratoire sur place, le chirurgien examine le tissu au microscope pour voir s’il reste des cellules cancéreuses. Si tel est le cas, le chirurgien retourne vers le patient et enlève plus de tissu exactement là où se trouvent les cellules cancéreuses. Le médecin répète ce processus jusqu’à ce qu’il n’y ait aucune preuve de cancer. Ensuite, la plaie peut être fermée ou, dans certains cas, peut guérir d’elle-même.
Dans quelle situation
La chirurgie de Mohs est la référence absolue, la technique la plus efficace pour éliminer les CE, nuisant à un minimum de tissus sains tout en atteignant le taux de guérison le plus élevé possible : jusqu’à 97 % sur les tumeurs traitées pour la première fois. Il est souvent recommandé pour les CE situés dans les zones autour des yeux, du nez, des lèvres, des oreilles, du cuir chevelu, des doigts, des orteils ou des organes génitaux. La chirurgie de Mohs est également utilisée pour les CE qui sont volumineux, agressifs ou à croissance rapide et sur les tumeurs récidivantes, ainsi que celles avec des contours mal définis.
Superficiel ou minimalement invasif
Les CE superficiels n’ont pas pénétré (ou envahi) la couche supérieure de la peau (l’épiderme), tandis que les CE peu invasifs ont à peine envahi la deuxième couche de peau (le derme) et n’ont pas de caractéristiques à haut risque.
Le curetage et l’électrodésiccation (électrochirurgie)
Comment ça fonctionne
Le dermatologue gratte ou rase le CE à l’aide d’une curette (un instrument pointu avec une pointe en forme d’anneau), puis utilise la chaleur ou un agent chimique pour détruire les cellules cancéreuses restantes, arrêter le saignement et sceller la plaie. Le médecin peut répéter la procédure plusieurs fois au cours de la même séance jusqu’à ce qu’il ne reste plus de cellules cancéreuses. En règle générale, la procédure laisse une cicatrice ronde et blanchâtre ressemblant à une brûlure de cigarette sur le site de la chirurgie.
Dans quelle situation
Le curetage et l’électrodésiccation peuvent être efficaces pour la plupart des petites lésions CE.
La cryochirurgie
Comment ça fonctionne
Le médecin utilise un applicateur à pointe de coton ou un dispositif de pulvérisation pour appliquer de l’azote liquide afin de geler et de détruire la tumeur. Plus tard, la lésion et la peau environnante peuvent former des cloques ou faire des croûtes et tomber, permettant à une peau saine d’émerger.
Dans quelle situation
La cryochirurgie est efficace pour les CE superficiels, en particulier pour les patients présentant des troubles de la coagulation, disposant de dispositifs cardiaques implantables ou présentant des problèmes de tolérance à l’anesthésie.
La chirurgie laser
Comment ça fonctionne
Le dermatologue dirige un faisceau de lumière intense sur la tumeur pour cibler les CE superficiels. Certains lasers vaporisent (pour ablation) le cancer de la peau tandis que d’autres (lasers ne provoquant pas l’ablation) convertissent le faisceau de lumière en chaleur, ce qui détruit la tumeur.
Dans quelle situation
La chirurgie au laser n’est pas encore approuvée par la FDA pour les CE, mais elle est parfois utilisée pour les CE superficiels, en particulier lorsque d’autres techniques ont échoué.
La radiothérapie
Comment ça fonctionne
Le médecin utilise des faisceaux de rayons X à faible énergie pour détruire la tumeur, sans avoir besoin d’inciser ou d’anesthésier. La destruction de la tumeur peut nécessiter plusieurs traitements sur quelques semaines ou des traitements quotidiens pendant une durée déterminée.
Dans quelle situation
La radiothérapie est principalement utilisée pour les CE difficiles à traiter chirurgicalement, et chez les patients âgés ou en mauvaise santé pour lesquels la chirurgie n’est pas conseillée. Pour certains cas de CE avancés, en particulier ceux avec une caractéristique périneurale, la radiothérapie peut être utilisée après la chirurgie ou en combinaison avec d’autres traitements.
La thérapie photodynamique (TPD)
Comment ça fonctionne
Le dermatologue applique un agent topique pour rendre la lésion sensible à la lumière, ou injecte l’agent dans la tumeur. Après avoir accordé une courte période d’absorption, le dermatologue utilise une lumière bleue ou un laser à colorant pulsé (ou parfois une lumière naturelle contrôlée), ce qui provoque une réaction qui détruit le CE. Après la procédure, les patients doivent strictement éviter la lumière du soleil pendant au moins 48 heures, car l’exposition aux UV augmentera l’activation du médicament et peut provoquer de graves coups de soleil.
Dans quelle situation
Elle est principalement efficace pour traiter les kératoses actiniques, qui peuvent être des lésions précurseurs du CE.
Les médicaments topiques
Médicaments approuvés aux États-Unis
Comment ça fonctionne
Le 5-fluorouracile (5-FU) et l’imiquimod sont des crèmes ou des gels qui peuvent être appliqués directement sur les zones touchées de la peau pour traiter les CE superficiels avec un risque minimal de cicatrices. L’imiquimod active le système immunitaire pour attaquer les cellules cancéreuses, tandis que le 5-FU est une thérapie topique qui cible les cellules cancéreuses et précancéreuses.
Dans quelle situation
Ces médicaments topiques sont parfois utilisés pour les tumeurs superficielles. Les médicaments sont également utilisés à titre préventif pour les KA.
Traiter les CE avancés
Un traitement plus étendu est nécessaire pour les CE qui se sont propagés, qui sont de grande taille, qui ont pénétré profondément dans la peau et ont causé de graves dommages locaux ou qui ont résisté à plusieurs traitements et ont resurgi.
N’ignorez jamais une excroissance suspecte !
Les CE deviennent parfois avancés parce qu’un patient ne recherche pas d’attention médicale dans le cas d’une excroissance suspecte, ou refuse une ablation chirurgicale. Négliger toute lésion nouvelle ou changeante sur votre peau peut s’avérer dangereux. En cas de doute, faites-la vérifier.
Le traitement du carcinome épidermoïde avancé
De nouvelles options. De nouveaux espoirs.
Environ 95 % des carcinomes épidermoïdes (CE) de la peau sont détectés précocement, au moment où ils sont les plus faciles à traiter et à soigner. Les 5 % restants des cas de CE ont évolué à un point tel qu’ils sont beaucoup plus dangereux et difficiles à traiter.
Heureusement, le domaine de l’immunothérapie se développe, offrant une nouvelle option aux patients atteints d’un CE avancé pour traiter et gérer la maladie.
Qu’est-ce qu’un CE avancé ?
Lorsqu’un carcinome épidermoïde de la peau s’est propagé de manière extensive ou agressive, ou a résisté à plusieurs traitements et a resurgi à plusieurs reprises, il est considéré comme avancé.
Ces tumeurs comprennent :
- Les CE localement avancé : Des tumeurs volumineuses ou qui ont pénétré profondément dans les tissus sous-jacents, les muscles ou les nerfs. Ces CE peuvent défigurer et/ou compromettre ces structures sous-jacentes.
- Les CE métastatiques : Des tumeurs qui se sont propagées au-delà de la zone d’origine à d’autres parties du corps. Ces CE peuvent être mortels.
Si vous avez reçu un diagnostic de CE avancé, votre médecin pourra préconiser une évaluation par une équipe multidisciplinaire afin d’explorer vos options de traitement. L’équipe peut inclure votre dermatologue et/ou un chirurgien de pratiquant la chirurgie de Mohs, ainsi que des médecins et chirurgiens d’autres spécialités. Après une intervention chirurgicale pour enlever la tumeur et, si nécessaire à cause de métastases, des ganglions lymphatiques locaux, les options peuvent englober une combinaison de traitements, en fonction de la complexité de la maladie et de votre état de santé général. Le régime peut comprendre :
- La chirurgie d’exérèse
- La chirurgie de Mohs
- De la radiothérapie
- De l’immunothérapie
La chirurgie d’exérèse
Comment ça fonctionne
À l’aide d’un scalpel, le chirurgien enlève la tumeur entière avec une « marge de sécurité » des tissus environnants et l’envoie à un laboratoire hors site pour analyse. La marge de peau enlevée dépend de l’épaisseur et de l’emplacement de la tumeur. Si le laboratoire trouve des cellules cancéreuses au-delà des marges, d’autres interventions chirurgicales peuvent être effectuées à une date ultérieure jusqu’à ce que les marges soient exemptes de cancer. Si le cancer est avancé, d’autres traitements complémentaires (adjuvants) sont souvent préconisés.
Dans quelle situation
Pour les petits CE précoces qui ne se sont pas propagés, la chirurgie d’exérèse est souvent le seul traitement requis. * Pour les CE avancés, le médecin préconisera très probablement des traitements complémentaires après l’ablation de la tumeur.
La chirurgie de Mohs
Comment ça fonctionne
La chirurgie de Mohs est réalisée au cours d’une seule visite, par étapes. Le chirurgien enlève la tumeur visible et une très petite marge de tissu autour et sous le site tumoral. Le chirurgien code le tissu en couleur et dessine une carte en corrélation avec le site chirurgical du patient. Dans un laboratoire sur place, le chirurgien examine le tissu au microscope pour voir s’il reste des cellules cancéreuses. Si tel est le cas, le chirurgien retourne vers le patient et enlève plus de tissu exactement là où se trouvent les cellules cancéreuses. Le médecin répète ce processus jusqu’à ce qu’il n’y ait aucune preuve de cancer. Ensuite, la plaie peut être fermée ou, dans certains cas, peut guérir d’elle-même.
Dans quelle situation
La chirurgie de Mohs est la référence absolue, la technique la plus efficace pour éliminer les CE, nuisant à un minimum de tissus sains tout en atteignant le taux de guérison le plus élevé possible : jusqu’à 97 % sur les tumeurs traitées pour la première fois. Il est souvent recommandé pour les CE situés dans les zones autour des yeux, du nez, des lèvres, des oreilles, du cuir chevelu, des doigts, des orteils ou des organes génitaux. La chirurgie de Mohs est également utilisée pour les CE récidivants et pour les tumeurs volumineuses ou à croissance rapide, ainsi que celles aux bords indistincts.
La radiothérapie
Comment ça fonctionne
Le médecin utilise des faisceaux de rayons X à faible énergie pour détruire la tumeur, sans avoir besoin d’inciser ou d’anesthésier. La destruction de la tumeur peut nécessiter plusieurs traitements sur quelques semaines ou des traitements quotidiens pendant une durée déterminée.
Dans quelle situation
La radiothérapie est principalement utilisée pour les CE difficiles à traiter chirurgicalement, et chez les patients âgés ou en mauvaise santé pour lesquels la chirurgie n’est pas conseillée. Pour certains cas de CE avancés, la radiothérapie peut être utilisée après la chirurgie ou en combinaison avec d’autres traitements. Celle-ci peut être utilisée pour réduire la taille de la tumeur afin que les immunothérapies puissent fonctionner plus efficacement, et elle peut elle-même offrir des avantages immunothérapeutiques systémiques.
Immunothérapie
Aperçu du traitement
En septembre 2018, après des essais cliniques fructueux, une nouvelle immunothérapie, le cemiplimab-rwlc (Libtayo®), est devenue le premier médicament de quelque nature que ce soit à être approuvé par la Food and Drug Administration (FDA) des États-Unis pour traiter les patients atteints de certaines formes de carcinome épidermoïde.
Comment ça fonctionne
Le cemiplimab est un type d’immunothérapie connu sous le nom de traitement par inhibiteur de point de contrôle, qui consiste à exploiter la puissance du système immunitaire pour combattre le cancer.
Dans des conditions normales, le système immunitaire utilise des points de contrôle, qui sont des molécules qui répriment la production de cellules T, les globules blancs qui aident à protéger le corps contre les infections. Ces points de contrôle empêchent les cellules T de surproduire et d’attaquer les cellules normales du corps. Cependant, les cellules cancéreuses ont la capacité de maintenir ces points de contrôle actifs, en réprimant le système immunitaire afin que le cancer puisse se développer et prospérer. Le cemiplimab empêche un point de contrôle particulier appelé PD-1 de fonctionner, de sorte que le système immunitaire puisse libérer des quantités massives de cellules T pour attaquer et tuer les cellules cancéreuses.
Dans quelle situation
Le cemiplimab est utilisé pour traiter les patients atteints de CE qui s’est propagé au-delà du site tumoral primaire et les patients atteints de CE inopérable localement avancé qui ne sont pas candidats à la chirurgie ou à la radiothérapie.
Revu par :
Elizabeth K. Hale, MD
William Hanke, MD
Dernière révision : Mai 2019

