El Carcinoma Basocelular
El cáncer de piel más frecuente
El carcinoma basocelular (CBC) o el carcinoma de células basales es la forma más común de cáncer de piel y la más frecuente de todos los tipos de cáncer. Solo en los EE. UU., se diagnostican más de 4 millones de casos cada año. Los CBC surgen de un crecimiento anormal e incontrolado de las células basales.
Debido a que los CBC crecen lentamente, la mayoría se puede curar y provocan un daño mínimo cuando se detectan y tratan a tiempo. Comprender las causas, los factores de riesgo y las señales de advertencia del CBC puede ayudar a detectarlos a tiempo.
¿Qué es una célula basal?
Las células basales son uno de los tres tipos principales de células en la capa superior de la piel, las cuales se desprenden cuando se forman nuevas. El CBC se produce con mayor frecuencia debido al daño al ADN producto de la exposición a la radiación ultravioleta (UV) del sol o del bronceado artificial. Esto provoca cambios en las células basales de la capa más externa de la piel (epidermis), dando lugar a un crecimiento descontrolado.
¿Cómo es el CBC?
Los CBC pueden tener el aspecto de llagas abiertas, manchas rojas, crecimientos rosados, bultos brillantes, cicatrices o crecimientos con bordes ligeramente elevados y enrollados o con una hendidura central. A veces, los CBC pueden supurar, formar costras, picar o sangrar. Las lesiones suelen aparecer en zonas del cuerpo que están expuestas al sol. En pacientes con piel más oscura, aproximadamente la mitad de los CBC son pigmentados (es decir, son de color marrón).
Es importante señalar que los CBC pueden tener un aspecto muy diferente entre una persona y otra.
Tenga en cuenta lo siguiente: como no todos los CBC tienen el mismo aspecto, estas fotos sirven como una referencia general de cómo pueden verse. Si usted ve algo nuevo, cambiante o inusual, consulte a su médico.
ES UN HECHO
El 90 % de los cánceres de piel no melanoma (principalmente CBC y CCE) están asociados con la exposición a la radiación UV del sol.
¿Qué tan peligroso es el CBC?
Aunque los CBC rara vez se propagan más allá de la ubicación original del tumor, si se dejan crecer, estas lesiones pueden deformarse y resultar peligrosas. Los CBC no tratados pueden volverse localmente invasivos, crecer a lo ancho y profundo y destruir la piel, el tejido y el hueso. Cuanto más tiempo se espera para tratar un CBC, lo más probable es que vuelva a aparecer, a veces repetidamente.
Existen algunos casos muy inusuales y agresivos en los que el CBC se propaga a otras partes del cuerpo. En casos aún menos frecuentes, este tipo de CBC puede llegar a ser mortal.
¿Qué tan generalizado es el CBC?
- Al menos uno de cada tres nuevos diagnósticos de cánceres son de piel, y la gran mayoría son CBC.
- El diagnóstico y el tratamiento de los cánceres de piel no melanoma, incluido el CBC y el carcinoma de células escamosas (CCE), aumentaron hasta un 77 por ciento entre 1994 y 2014.
Señales de advertencia del carcinoma basocelular
Mejores prácticas de detección temprana
Con una detección y tratamiento tempranos, casi todos los carcinomas basocelulares (CBC) se pueden eliminar con éxito y sin complicaciones. Para que pueda detectar los cánceres de piel, como el CBC, cuando son más fáciles de tratar y curar, esté atento a cualquier crecimiento de la piel nuevo, cambiante o inusual..
Cómo detectar un CBC: cinco señales de advertencia
Busque los CBC en los lugares donde su piel está más expuesta al sol, especialmente en la cara, las orejas, el cuello, el cuero cabelludo, el pecho, los hombros y la espalda, pero recuerde que pueden aparecer en cualquier parte del cuerpo. Con frecuencia, dos o más de estas señales de advertencia son visibles en un tumor de CBC.
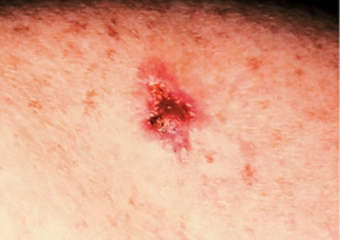
1. Una llaga abierta que no se cura, y puede sangrar, supurar o formar una costra. La llaga puede persistir durante semanas, o parecer que se cura y luego vuelve a aparecer.
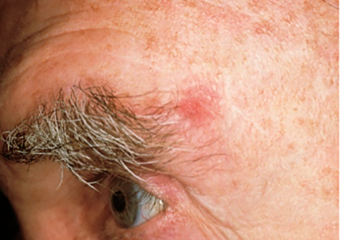
2. Una mancha rojiza o un área irritada, en la cara, el pecho, el hombro, el brazo o la pierna que puede formar costras, picar, doler o bien puede no provocar molestias.
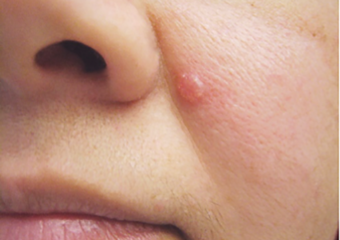
3. Un bulto o nódulo brillante que es nacarado o claro, rosa, rojo o blanco. El bulto también puede ser bronceado, negro o marrón, especialmente en personas de piel oscura, y se puede confundir con un lunar normal.
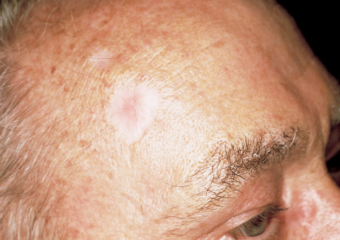
4. Un pequeño crecimiento rosado con un borde ligeramente elevado y enrollado y una hendidura con una costra en el centro que, con el tiempo, puede desarrollar pequeños vasos sanguíneos superficiales.
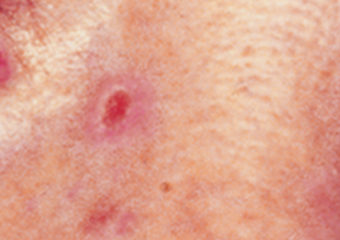
5. Un área similar a una cicatriz que es plana de color blanco, amarillo o ceroso. La piel aparece brillante y tensa, a menudo con bordes poco definidos. Esta señal de advertencia puede indicar un CBC invasivo.
Tenga en cuenta lo siguiente: como no todos los CBC tienen el mismo aspecto, estas fotos sirven como una referencia general de cómo pueden verse. Si usted ve algo nuevo, cambiante o inusual, consulte a su médico.
Los CBC pueden ser difíciles de detectar
Tenga en cuenta que los CBC también pueden tener un aspecto diferente al que se describió anteriormente. En algunas personas, los CBC pueden parecerse a afecciones cutáneas no cancerosas como la psoriasis o el eccema. Otras veces, la afección se diagnostica cuando un corte provocado por el rasurado no se cura. En pacientes con piel más oscura, aproximadamente la mitad de los CBC son pigmentados (es decir, son de color marrón).
Si tiene dudas, hágase ver. Siga sus instintos y visite a su dermatólogo si ve algo nuevo, cambiante o inusual en la piel.
Un carcinoma basocelular puede estar pigmentado, como este, en la piel de color. Foto cortesía del Andrew Alexis, MD, MPH
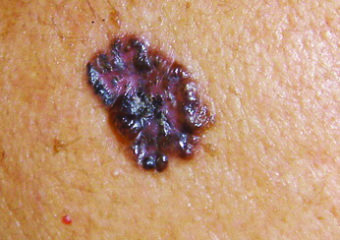
¿Qué puede hacer?
Si ya ha tenido un CBC, tiene una mayor posibilidad de desarrollar otro, especialmente en la misma zona dañada por el sol o cerca de ésta.
Un CBC puede volver a aparecer incluso cuando se ha extraído cuidadosamente la primera vez. Algunas células cancerosas pueden permanecer indetectables después de la cirugía y otras pueden formar raíces que se extienden más allá de lo que es visible. Los CBC de la nariz, las orejas y los labios tienen más probabilidades de reaparecer, generalmente, dentro de los dos primeros años después de la cirugía.
Para detectar una recurrencia y protegerse contra más daños en la piel que pueden provocar cáncer puede hacer lo siguiente:
- Manténgase alerta: preste especial atención a cualquier sitio que haya sido previamente tratado, observe los cambios y consulte con su dermatólogo. Si el CBC regresa, su médico puede recomendar un tipo de tratamiento diferente, como la cirugía de Mohs, que es una forma muy eficaz para prevenir y tratar las recurrencias.
- Revísese de pies a cabeza: busque lesiones nuevas o cambiantes que crecen, sangran o no se curan. Aprenda a revisar su piel.
- Visite a su dermatólogo una vez por año para realizarse un examen profesional de la piel. Los autoexámenes no sustituyen a un especialista que esté calificado para identificar y tratar crecimientos anormales de la piel.
- Realice un seguimiento: si ya ha tenido un CBC o un carcinoma de células escamosas (CCE), o un precáncer como la queratosis actínica, asegúrese de ver a su médico en los intervalos recomendados.
- Manténgase a salvo del sol todos los días del año: evite la exposición a los rayos UV sin protección. Busque la sombra, especialmente cuando el sol es más fuerte y utilice un protector solar de amplio espectro, un sombrero de ala ancha y gafas de sol con bloqueo UV.
Factores de riesgo del carcinoma basocelular
Los riesgos. Las causas. ¿Qué puede hacer?
El carcinoma basocelular (CBC) es provocado por el daño y los cambios posteriores en el ADN de las células basales en la capa más externa de la piel. La exposición a la radiación ultravioleta (UV) del sol y del bronceado artificial es la principal causa del CBC y de la mayoría de los cánceres de piel.
Comprender qué provoca el CBC y los factores que aumentan el riesgo de contraerlo puede ayudarle a prevenir la enfermedad o a detectarla en sus primeras etapas, cuando es más fácil de tratar.
Los siguientes factores aumentan el riesgo de padecer CBC:
- La exposición a los rayos UV del sol o del bronceado artificial.
- Tener antecedentes de cáncer de piel, incluso carcinoma de células escamosas (CCE) o melanoma.
- Tener más de 50 años: la mayoría de los CBC aparecen en personas mayores de 50 años.
- La piel clara: las personas de piel clara tienen un mayor riesgo.
- El género masculino: los hombres son más propensos a desarrollar CBC.
- Las infecciones crónicas e inflamación de la piel por quemaduras, cicatrices y otras afecciones.
¿Qué provoca el carcinoma basocelular?
La exposición a los rayos UV
Casi todos los CBC se producen en partes del cuerpo que están excesivamente expuestas al sol. La exposición solar intensa y prolongada ocasional que produce quemaduras solares y la exposición acumulativa al sol a lo largo de la vida son las principales causas de los daños en la piel que pueden provocar CBC.
Cuanto más tiempo esté al sol, desde las vacaciones en la playa hasta el paseo del perro, mayor será su probabilidad de desarrollar CBC. Si su trabajo requiere largas horas al aire libre o si pasa su tiempo libre al sol, su riesgo aumenta aún más.
Afortunadamente, la exposición a los rayos UV es un factor de riesgo controlable.
El bronceado artificial
Las camas solares emiten radiación UV que es peligrosa y aumenta el riesgo de desarrollar CBC.
- Las personas que alguna vez se han bronceado de forma artificial tienen un 29 por ciento más de riesgo de desarrollar CBC.
- Cualquier antecedente de bronceado artificial aumenta el riesgo de desarrollar CBC antes de los 40 años en un 69 por ciento.
Los antecedentes de cáncer de piel
Si ya ha tenido un CBC, corre el riesgo de desarrollar otros a lo largo de los años, ya sea en la misma zona o en otra parte del cuerpo. También tiene un mayor riesgo de desarrollar otras formas de cáncer de piel, incluido el carcinoma de células escamosas (CCE) y el melanoma.
Tener más de 50 años
Al envejecer, se acumula la exposición al sol y los daños causados por el sol, lo que aumenta el riesgo de desarrollar CBC. En las últimas décadas, el número de nuevos casos de CBC ha aumentado considerablemente y la edad promedio del paciente ha disminuido gradualmente. Hoy en día, los dermatólogos informan que más personas de 20 y 30 años están siendo tratadas por CBC, una tendencia que los expertos atribuyen al aumento de la exposición a los rayos UV en el exterior y al bronceado artificial.
La piel clara
Todas las personas con un historial de exposición al sol o de bronceado artificial pueden desarrollar CBC. Sin embargo, las personas de piel clara, que son rubias o pelirrojas, con ojos azules, verdes o grises, o que tienen piel con pecas o que se quema fácilmente corren mayor riesgo.
La amenaza del cáncer de piel sigue existiendo para las personas con tonos de piel más oscuros, y su necesidad de seguridad ante el sol es también absolutamente esencial.
El género
Los hombres con CBC siguen superando en número a las mujeres con esta enfermedad, pero en la actualidad son más las mujeres que contraen CBC que en el pasado.
Las lesiones, inflamaciones o infecciones de la piel
En raras ocasiones, los CBC se desarrollan en áreas que no están expuestas a la radiación UV. En casos muy poco frecuentes, la exposición a otras formas de radiación o a ciertas sustancias químicas, las afecciones inflamatorias crónicas de la piel y las complicaciones de quemaduras, cicatrices o infecciones pueden ser factores asociados.
¿Qué puede hacer?
Revise su piel una vez al mes: realice autoexámenes exhaustivos y visite a su dermatólogo regularmente para que le realice exámenes profesionales de la piel.
Protéjase contra los rayos UV: puede reducir el riesgo de contraer CBC y otras formas de cáncer de piel adoptando medidas de protección sencillas e inteligentes.
Tratamiento del carcinoma basocelular
Opciones efectivas para el CBC temprano y avanzado
Cuando se detectan a tiempo, la mayoría de los carcinomas basocelulares (CBC) se pueden tratar y curar. El tratamiento inmediato es vital, porque a medida que el tumor crece, se vuelve más peligroso y potencialmente desfigurante, y por lo tanto requiere un tratamiento más exhaustivo. Ciertas formas raras y agresivas pueden ser fatales si no se tratan rápidamente.
Si se le ha diagnosticado un CBC pequeño o temprano, normalmente se pueden realizar varios tratamientos eficaces de forma ambulatoria que utilizan un anestésico local y provocan muy poco dolor. Después, la mayoría de las heridas pueden sanar de forma natural y dejan cicatrices mínimas.
Se incluyen las siguientes opciones:
- Legrado y electrodesecación (electrocirugía)
- Cirugía de Mohs
- Cirugía por escisión
- Radioterapia
- Terapia fotodinámica
- Criocirugía
- Cirugía con láser
- Medicamentos tópicos
Legrado y electrodesecación (electrocirugía)
¿Cómo funciona?
El dermatólogo raspa o afeita el CBC con una legra (un instrumento afilado con una punta en forma de anillo), luego utiliza calor o un agente químico para destruir las células cancerosas restantes, detener la hemorragia y sellar la herida. El médico puede repetir el procedimiento varias veces durante la misma sesión hasta que no queden células cancerosas. Por lo general el procedimiento deja una cicatriz redonda y blanquecina que se parece a una quemadura de cigarrillo en el lugar de la cirugía.
¿Cuándo se utiliza?
El legrado y la electrodesecación pueden ser efectivos para la mayoría de las pequeñas lesiones del CBC. En estos casos, el procedimiento tiene tasas de curación cercanas al 95 por ciento.
Cirugía de Mohs
¿Cómo funciona?
La cirugía de Mohs se realiza en una sola visita, en etapas. El cirujano remueve el tumor visible y un margen muy pequeño de tejido alrededor y debajo del sitio del tumor. El cirujano codifica por color el tejido y dibuja un mapa correlacionado con el sitio quirúrgico del paciente. En un laboratorio in situ, el cirujano examina el tejido con un microscopio para ver si quedan células cancerosas. En caso afirmativo, el cirujano regresa al paciente y remueve una mayor cantidad de tejido exactamente donde están las células cancerosas. El doctor repite este proceso hasta que no haya evidencia de cáncer. Entonces la herida puede cerrarse o, en algunos casos, se deja que se cure por sí sola.
¿Cuándo se utiliza?
La cirugía de Mohs es el método de referencia, la técnica más efectiva para remover los CBC ya que daña un mínimo de tejido sano mientras se logra la mayor tasa de curación posible, hasta el 99 por ciento en los tumores que se tratan por primera vez. A menudo se recomienda para los CBC que están ubicados en áreas alrededor de los ojos, nariz, labios, orejas, cuero cabelludo, dedos de las manos, dedos de los pies y genitales. La cirugía de Mohs también se utiliza para CBC grandes, agresivos o de crecimiento rápido y en tumores que han regresado, así como en aquellos con bordes indistintos.
Cirugía por escisión
¿Cómo funciona?
Con un bisturí, el cirujano remueve todo el tumor junto con un “margen de seguridad” del tejido circundante y lo envía a un laboratorio externo para su análisis. El margen de piel que se extrae depende del grosor y la ubicación del tumor. Si el laboratorio encuentra células cancerosas más allá de los márgenes, se puede realizar otra cirugía en una fecha posterior hasta que los márgenes estén libres de cáncer.
¿Cuándo se utiliza?
En el caso de los CBC pequeños y tempranos que no se han propagado, la cirugía por escisión es frecuentemente el único tratamiento requerido. Las tasas de curación son superiores al 95 por ciento en la mayoría de las áreas del cuerpo, similares a las del legrado y la electrodesecación.
Radioterapia
¿Cómo funciona?
El médico utiliza rayos X de baja energía para destruir el tumor, sin necesidad de cortarlo ni de aplicar anestesia. La destrucción del tumor puede requerir varios tratamientos durante unas pocas semanas o tratamientos diarios durante un tiempo específico.
¿Cuándo se utiliza?
Con la radioterapia, no hay forma de saber que se destruyó todo el tumor. Como el procedimiento es menos preciso y produce tasas de curación de solo el 90 por ciento, se utiliza principalmente para los CBC que son difíciles de tratar con cirugía, y en pacientes ancianos o personas que tengan un mal estado de salud para los que no se aconseja la cirugía. En algunos casos de CBC avanzado, especialmente los que afectan los nervios circundantes, se puede utilizar la radiación después de la cirugía o en combinación con otros tratamientos.
Criocirugía
¿Cómo funciona?
El médico utiliza un aplicador con punta de algodón o un pulverizador para aplicar nitrógeno líquido para congelar y destruir el tumor. Más tarde, la lesión y la piel circundante se pueden ampollar o formar costras y se pueden caer y permiten que emerja la piel sana.
¿Cuándo se utiliza?
La criocirugía es efectiva para los CBC más pequeños y superficiales. Es especialmente útil para pacientes con trastornos hemorrágicos o problemas de tolerancia a la anestesia. La tasa de curación está entre el 85 y el 90 por ciento. Esta técnica se utiliza con menos frecuencia para el CBC invasivo porque puede pasar por alto partes más profundas del tumor y porque el tejido cicatrizante en el sitio puede dificultar la detección de una recurrencia.
Cirugía con láser
¿Cómo funciona?
El dermatólogo dirige un rayo de luz intensa al tumor para apuntar a los CBC superficiales. Algunos láseres vaporizan (ablacionan) el cáncer de piel mientras que otros (láseres no ablativos) convierten el haz de luz en calor, lo que destruye el tumor.
¿Cuándo se utiliza?
La cirugía con láser aún no está aprobada por la Administración de Alimentos y Medicamentos de los Estados Unidos (FDA, por sus siglas en inglés) para los CBC superficiales, pero a veces se utiliza como tratamiento secundario, especialmente cuando otras técnicas no han tenido éxito.
Terapia fotodinámica (TFD)
¿Cómo funciona?
El dermatólogo aplica un agente tópico para hacer la lesión sensible a la luz, o inyecta el agente en el tumor. Después de dejar transcurrir un poco de tiempo para la absorción, el dermatólogo utiliza una luz azul o un láser de colorante pulsado (o a veces luz solar natural controlada), que causa una reacción que destruye el CBC. Después del procedimiento, los pacientes deben evitar estrictamente la luz solar durante al menos 48 horas, ya que la exposición a los rayos UV aumentará la activación del medicamento y puede causar graves quemaduras de sol.
¿Cuándo se utiliza?
La TFD puede utilizarse para algunos CBC superficiales en la cara y el cuero cabelludo, pero no se recomienda para el CBC invasivo.
Medicamentos tópicos
Medicamentos aprobados en los Estados Unidos
5-fluorouracilo (5-FU) (Efudex®, Carac®, Fluoroplex®, Tolak®)
Imiquimod (Aldara®, Zyclara®)
¿Cómo funcionan?
Se trata de cremas o geles que se aplican directamente en las zonas afectadas de la piel para tratar los CBC superficiales con un riesgo mínimo de cicatrización. El imiquimod activa el sistema inmunológico para atacar las células cancerosas, mientras que el 5-FU es una quimioterapia tópica que mata las células cancerosas.
¿Cuándo se utilizan?
El 5-FU, una quimioterapia aprobada para tratar ciertos cánceres internos, también ha sido aprobado por la FDA en forma tópica para CBC superficiales, con tasas de curación entre el 80 y el 90 por ciento. El imiquimod está aprobado para CBC superficiales, con tasas de curación entre el 80 y el 90 por ciento. A menudo, los tumores que son diagnosticados en una biopsia como superficiales tendrán otras áreas invasivas dentro de la misma lesión, lo que dificulta intrínsecamente la selección del tumor adecuado para este tratamiento.
Al evaluar los pros y los contras de las opciones de tratamiento, es importante considerar que la radiación, la criocirugía y los medicamentos tópicos tienen una desventaja significativa en común: no se examina ningún tejido con el microscopio, por lo que no hay forma de determinar cuán completamente se extirpó el tumor.
Última actualización: 2020


