Cheratosi Attinica
Un precancro comune
La cheratosi attinica (AK) è il precancro più comune che si forma sulla pelle danneggiata dall’esposizione cronica ai raggi ultravioletti (UV) del sole e/o dell’abbronzatura indoor. Questa patologia viene anche denominata cheratosi solare.
Le cheratosi attiniche (AK) sono conseguenza dell’esposizione a lungo termine alle radiazioni ultraviolette (UV). Ciò significa che se soffri già di una AK, è probabile che in futuro svilupperai più cheratosi attiniche. Ciò ti espone a un rischio maggiore di cancro della pelle, poiché le AK possono degenerare in carcinoma a cellule squamose (SCC), una forma comune e talvolta invasiva della malattia.
Che aspetto hanno le cheratosi attiniche?
Le AK appaiono spesso come piccole macchie di pelle secca, squamosa o incrostata. Possono essere di colore rosso, marrone chiaro o scuro, bianco, rosa, color carne o una combinazione di colori e talvolta sono sollevate. A causa della loro consistenza ruvida, le cheratosi attiniche sono spesso più facili da sentire che da vedere.
Dove compaiono?
Le lesioni si verificano frequentemente sulle aree esposte al sole del viso, delle labbra, delle orecchie, del cuoio capelluto, delle spalle, del collo e del dorso delle mani e degli avambracci. Un’altra forma di AK nota come cheilite attinica appare sul labbro inferiore.
Devo preoccuparmi?
Anche se solo il 5-10% delle AK si trasforma in cancro della pelle, la stragrande maggioranza dei carcinomi a cellule squamose inizia come le AK. Ecco perché è meglio andare sul sicuro e consultare il dermatologo se pensi di avere una AK.
Cosa devo sapere?
- Le AK sono evidenza di danni provocati dal sole. La loro presenza aumenta il rischio-vita per il cancro della pelle. Poiché avere una AK significa che è probabile che tu ne abbia già sviluppato un numero superiore, questo potrebbe tradursi in un rischio particolarmente elevato per lo sviluppo di un carcinoma spinocellulare (SCC).
- Un SCC non trattato può diventare invasivo e persino pericoloso per la vita.
Penso di avere una cheratosi attinica. Cosa devo fare?
Se rilevate precocemente, le cheratosi attiniche possono essere trattate prima che degenerino in cancro della pelle.
Rivolgiti al dermatologo, che può diagnosticare con precisione la lesione e consigliarti un trattamento efficace. È meglio diagnosticare e trattare le AK in anticipo, prima che diventino cancerogene. Ciò è particolarmente vero per le AK che si verificano sulla testa o sul collo, dove i tumori della pelle possono essere più aggressivi.
Proteggiti per prevenire ulteriori danni causati dal sole. Stai all’ombra e proteggi la pelle dall’esposizione ai raggi UV ogni giorno, anche quando è nuvoloso, utilizzando creme solari ad ampio spettro e indumenti, cappelli e occhiali protettivi dal sole. Evita completamente l’abbronzatura indoor e non scottarti.
Fattori di rischio della cheratosi attinica
La cheratosi attinica (AK) è un precancro della pelle molto comune. Comprendere i fattori di rischio e le cause dell’AK può aiutarti a prevenirne lo sviluppo. Essere consapevoli del rischio di malattia ti aiuterà anche a individuare precocemente le AK, quando sono perfettamente curabili. Se non trattate, possono trasformarsi in carcinoma a cellule squamose, un tipo di cancro della pelle.
Questi fattori aumentano il rischio
- Anamnesi di esposizione non protetta alla radiazione ultravioletta (UV) del sole o di abbronzatura indoor. Ciò include le persone che lavorano all’aperto sotto il sole, persone con il cuoio capelluto esposto o capelli radi e coloro che hanno sofferto di scottature.
- Posizione geografica: più vicino all’equatore vivi, più è probabile che tu abbia le AK.
- Sistema immunitario indebolito a causa di una patologia medica o di farmaci.
- Pelle chiara: sebbene chiunque possa sviluppare le AK, queste si verificano molto più frequentemente nelle persone con pelle chiara.
- Età superiore a 40 anni: le AK sono più comuni nelle persone di età pari o superiore a 40 anni.
Esposizione ai raggi UV non protetta
L’esposizione cronica non protetta ai raggi UV è la principale causa di cheratosi attinica, motivo per cui le AK compaiono spesso sulle aree della pelle esposte al sole.
I danni provocati dal sole alla pelle sono cumulativi. Ciò significa che più tempo trascorri al sole nel corso degli anni, anche per brevi periodi, maggiori sono le tue probabilità di sviluppare una o più AK. I raggi UV emessi dai lettini abbronzanti indoor sono particolarmente pericolosi nell’aumentare il rischio di sviluppare le AK e tutti i tipi di cancro della pelle.
Posizione geografica
Vivere in un clima soleggiato vicino all’equatore dove i raggi UV sono forti per la maggior parte dell’anno significa una maggiore esposizione agli effetti nocivi del sole. Pertanto, la probabilità di contrarre le AK è maggiore per le persone che vivono in regioni vicine all’equatore.
Indipendentemente dal clima, chiunque trascorra molto tempo all’aperto senza protezione rischia di sviluppare una o più AK. Anche quando è nuvoloso, circa l’80% dei raggi UV può passare attraverso le nuvole.
Sistema immunitario fragile
Se il tuo sistema immunitario è indebolito a seguito di trattamenti medici, inclusa la chemioterapia o terapia immunosoppressiva, o se hai una patologia medica come leucemia, linfoma o HIV che riduce il funzionamento immunitario, il tuo rischio di sviluppare le AK è maggiore. Un’esposizione prolungata ai raggi UV sopprime il sistema immunitario, riducendo la sua capacità di riparare ulteriori danni.
Tipo di pelle
Sebbene chiunque possa sviluppare le AK, le persone con pelle chiara, in particolare le persone con capelli rossi o biondi, occhi blu o verdi o pelle con lentiggini o che si brucia facilmente, hanno un rischio maggiore di sviluppare le AK.
Età superiore a 40 anni
Poiché i danni del sole sulla pelle si accumulano nel tempo, più a lungo si vive, maggiore è il danno totale durante la vita. Questo spiega perché le AK sono sempre più comuni nelle persone di età superiore ai 40 anni.
Tuttavia, le AK si verificano anche nei giovani adulti, in particolare nelle persone con pelle chiara e occhi chiari e in coloro che trascorrono molto tempo all’aperto.
Cosa puoi fare
Stai attento: esegui auto-esami mensili e recati dal dermatologo ogni anno per un esame approfondito professionale della pelle.
Protezione dai raggi UV: indipendentemente dal tipo di pelle, puoi ridurre il rischio di contrarre le AK e il cancro della pelle adottando misure protettive semplici e intelligenti.
Segnali premonitori della cheratosi attinica
Rilevare precocemente una cheratosi attinica (AK) ti dà l’opportunità di trattare la lesione e prevenire il cancro della pelle prima che inizi. Quando sono diagnosticate tempestivamente, quasi tutte le cheratosi attiniche (plurale) possono essere eliminate correttamente. Se non sono trattate, alcune AK possono degenerare in carcinoma a cellule squamose (SCC).
COME INDIVIDUARE LA CHERATOSI ATTINICHE
TEXTURE ![]()
Da piatta a leggermente rialzata, squamosa, incrostata, ruvida, a volte con forma di corno rialzato o protuberanza.
COLORE ![]()
Rosso, marrone chiaro, rosa, color carne, marrone o argenteo.
DIMENSIONE ![]()
Le dimensioni variano da un punto minuscolo a un pollice di diametro.
POSIZIONE ![]()
Frequentemente sulle aree esposte ai raggi ultravioletti (UV) inclusi viso, labbra, orecchie, cuoio capelluto, spalle, collo, dorso delle mani e avambracci. La cheilite attinica è una variante di AK che si manifesta sul labbro inferiore.
Le AK sono spesso più facili da sentire al tatto che da vedere. La pelle può sembrare secca e ruvida al tatto, o grezza, sensibile e dolorosa, o addirittura pruriginosa con una sensazione di pizzicore o bruciore. Alcune AK hanno l’aspetto e danno la sensazione di infiammazione. In rari casi, possono sanguinare o sviluppare una piaga persistente, nota anche come ulcerazione. In altri casi, vanno e vengono nello stesso punto.
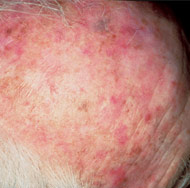
Molteplici protuberanze rosse e croste abbronzate sulla fronte e sul cuoio capelluto.
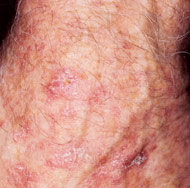
Macchie rosse spesse, squamose e sparse sul dorso della mano.
Cosa puoi fare
Se hai una storia di esposizione ai raggi UV non protetta, vivi in un luogo soleggiato o hai altri fattori di rischio, fai attenzione a eventuali cambiamenti insoliti nella tua pelle.
Controllati dalla testa ai piedi una volta al mese: tieni gli occhi aperti per individuare macchie o lesioni nuove o in evoluzione che persistono, crescono o sanguinano. Se noti dei segnali di pericolo, consulta un dermatologo. Impara come controllare la tua pelle qui.
Consulta il dermatologo una volta l’anno per un esame professionale della pelle. Avere uno specialista in grado di identificare e trattare le escrescenze anormali della pelle è vitale per la tua salute e il tuo benessere. Chiunque abbia le AK deve essere sotto le cure di un dermatologo.
Pratica abitudini protette dal sole: una strategia di protezione solare completa è il modo più efficace per ridurre il rischio di sviluppare le AK. Evita l’esposizione ai raggi UV non protetti. Stai all’ombra, soprattutto tra le 10:00 e le 16:00, usa una crema solare ad ampio spettro (UVA)/UVB) e indossa indumenti protettivi, un cappello a tesa larga e occhiali da sole anti-UV.
Trattamento della cheratosi attinica
Riduci il rischio di sviluppare il cancro della pelle
Se hai una o più cheratosi attiniche (AK), è un segno di danno alla pelle che ti mette ad alto rischio di sviluppare il cancro della pelle. Identificare e trattare queste lesioni precancerose ti aiuta a ridurre tale rischio.
Le tue opzioni di trattamento dipendono da quante lesioni hai, dove si trovano, dalla tua età e dalla salute generale. Le opzioni includono:
- Procedure chirurgiche
- Trattamenti topici
- Terapia fotodinamica
- Terapia combinata
Procedure chirurgiche
La chirurgia è ampiamente utilizzata nei casi in cui una persona ha una o più lesioni isolate. Esistono diversi modi per rimuovere la lesione cutanea con un intervento chirurgico, tra cui:
- Peeling chimico: il medico applica una sostanza chimica sul viso, provocando il distacco degli strati superiori della pelle. La nuova pelle generalmente ricresce entro poche settimane.
- Criochirurgia: il medico applica azoto liquido per congelare il tessuto, che alla fine cade, consentendo alla pelle sana di emergere.
- Raschiamento ed essiccazione: il medico raschia o rade via la lesione, quindi utilizza il calore o un agente chimico per distruggere le cellule AK residue e arrestare l’eventuale sanguinamento.
- Chirurgia laser: il medico applica un raggio laser per vaporizzare la lesione AK.
Trattamenti topici:
Creme, gel e soluzioni per uso topico sono prescritti per l’uso in pazienti con cheratosi attiniche numerose o diffuse. Il medico applica queste creme e i gel direttamente sulle aree della pelle interessate per trattare le lesioni visibili e invisibili con il minimo rischio di cicatrici.
Farmaci approvati negli Stati Uniti
5-fluorouracile (Carac®, Efudex®, Fluoroplex®)
Diclofenac (Solaraze®) e acido ialuronico
Imiquimod (Aldara®, Zyclara®)
Tirbanibulin (Klisyri®)
Terapia fotodinamica
Per le AK diffuse localizzate sul viso e sul cuoio capelluto, viene applicato un agente topico sensibilizzante alla luce per un periodo di tempo seguito dall’esposizione alla luce blu o rossa per uccidere le cellule tumorali. La terapia fotodinamica (PDT) è particolarmente efficace come trattamento unico per distruggere le lesioni senza danneggiare i tessuti sani.
Terapie combinate
I medici possono associare le terapie ai regimi di trattamento, inclusi
- Criochirurgia e PDT
- Criochirurgia e trattamento topico
- Trattamenti topici e PDT
Alcune di queste terapie combinate possono aumentare la fotosensibilità. Assicurati di consultare il dermatologo e di prestare particolare attenzione alla protezione della pelle dai raggi UV durante e dopo il trattamento.
Dopo il trattamento, esegui auto-esami e recati dal dermatologo agli intervalli raccomandati per lo screening delle AK e per verificare la presenza di tumori della pelle.
Modificato da:
Leonard Goldberg, MD
Mark Lebwohl, MD
Ultima modifica: maggio 2019
Ultimo aggiornamento: 2020
